

声明:本文内容均是根据权威医学资料结合个人观点撰写的原创内容,意在科普健康知识请知悉;如有身体不适请咨询专业医生。
“我以为是查病的,怎么会查出病还查出癌?”这是不少人在看到标题时的第一个反应。
在大众心目中,CT检查一直是现代医学的“火眼金睛”,能精准地发现体内的病灶,是躲过一次又一次健康危机的“护身符”。
但当这个人人信赖的医学工具被扣上“癌症加速器”的帽子时,谁能不心头一震?
这并不是危言耸听。
一个反常识的事实正在浮出水面:过度进行CT扫描,的确可能增加患癌风险。这不是某个民间偏方的警告,而是来自多项国际权威研究的严肃结论。
尤其是某些人群,如果一年内多次接受CT检查,其体内的辐射累积量远超安全阈值,正悄悄在体内埋下“定时炸弹”。
说到这里,很多人可能还在疑惑:CT不是X光的一种吗?不就是照一下,几秒钟的事,怎么会跟癌症扯上关系?
这恰恰是很多人对CT认知的盲区。CT,全称为“计算机断层扫描”,它的成像能力比普通X光强得多,但所使用的辐射剂量也大得多。
一次胸部CT的辐射剂量,大约相当于200张胸片,而全身CT的辐射剂量更是高得惊人,可以达到普通X光的几百倍以上。
这时候,如果你是一年做一次CT检查的人,大可不必太过紧张。
但如果你是一年做三四次以上,甚至有些老人家因为“心里不踏实”或“查得越多越放心”,一年扫个五六次全身CT,那就真得好好掂量一下了。研究显示,10年内积累超过100毫西弗(mSv)的辐射量,癌症风险显著上升。
而一次普通的胸部CT,就已经是7~10毫西弗,全身CT甚至高于25毫西弗。
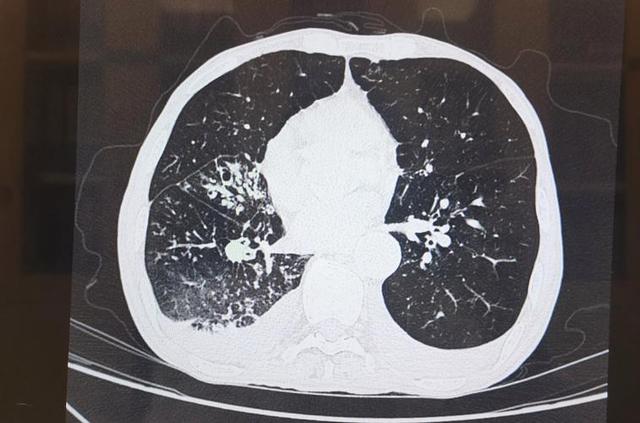
很多人以为,癌症是基因问题,是家族遗传,是命不好,却忽略了环境和行为习惯的影响。
辐射,就是一个被人们忽视的“隐形杀手”。它不像烟草那样有味道,也不像酒精那样喝多会醉。
它是无形的、安静的,却在每一次扫描中一点点累积,最终可能诱发细胞突变,埋下癌变的种子。
令人更加警惕的是,儿童和青少年对辐射的敏感度比成年人高得多。
儿童细胞分裂活跃,组织敏感,一次CT对他们的影响可能是成人的数倍。有研究指出,儿童接受一次头部CT检查,未来患白血病和脑瘤的风险会略微增加。
虽然这不是绝对的因果关系,但医学上的“风险增加”四个字,已经足够让人提高警觉。
CT到底该不该做?当然该做,但要看“为什么做”。在真正有医学指征的情况下,CT是不可替代的诊断工具。
比如严重的车祸、急性脑中风、肺炎合并呼吸困难、怀疑肺癌或肝癌等情况,CT能提供最直接的影像信息,帮助医生迅速判断病情、制定方案,甚至可以说是挽救生命的关键。
但是问题在于,很多人做CT并不是医生建议的,而是自己要求的,或者是健身房、体检中心“套餐里送的”。一些高端体检机构为了吸引客户,把高价的“全身CT”作为卖点,而不是根据个体健康状况去制定个性化检查方案。

更有一些人盲目崇尚“检查越多越健康”,结果反而陷入了“健康焦虑”的陷阱。
日常生活中,辐射不是只有CT才有。我们每时每刻都在接触来自自然界的背景辐射,比如太阳光、土壤中的放射性元素、建筑材料中的微量放射源等。
平均每个人每年从自然界接受的辐射大约是2.4毫西弗。而一次CT就能让这个数字翻几倍。
也就是说,一次CT相当于我们自然界中好几年的辐射摄入。
那是不是以后都不做CT了?当然不是。
关键在于“合理使用”。就像刀可以切菜也能伤人,CT是利器,但要用得其所。
很多国家已经出台了相关的“影像检查指南”,比如美国放射学会(ACR)和国际原子能机构(IAEA)都强调,要根据“最低可行辐射剂量”原则进行检查,英文叫做“ALARA”,意思是“As Low As Reasonably Achievable”,即“尽可能低的合理辐射量”。
这时候,有些人可能会问:“我以前已经做过很多次CT,现在怎么办?”不需要过度焦虑。人体有一定的修复能力,且辐射导致癌变属于概率事件,不是必然发生。
关键是从现在起,做到“能不照尽量不照”,尤其是避免重复照、无指征照。可以主动跟医生沟通,询问是否有替代方案,比如是否可以通过B超或核磁共振(MRI)来替代CT。
很多腹部和盆腔疾病,其实通过B超就能判断,完全没必要动用CT这个“大杀器”。
有人也许还不知道,MRI(磁共振)是零辐射的检查方式,它的成像质量更高,尤其对脑部、脊髓、关节等软组织结构的检查更为精准。它的价格也比CT高不少,而且检查时间长,不是所有人都能耐心配合。
但在辐射风险不可忽视的今天,MRI无疑是一种更安全的替代手段,尤其适用于儿童、孕妇和需要反复检查的慢性病患者。
说到这里,如果你觉得CT的“副作用”只是辐射,那就错了。长期依赖影像学检查,还可能让医生忽略病史和体格检查的重要性。
医学从来不只是看图说话,更需要倾听病人的主诉,观察身体的变化。医生的“望闻问切”,才是诊断的根本。
CT只是辅助,不能代替医生的判断。
更有意思的是,中国古代的“望闻问切”其实也讲究“适度”。
《黄帝内经》中就有“调其阴阳,不必尽用药石”的说法,意思是治疗要因人而异,不可滥用手段。这与现代医学“精准医疗”的理念不谋而合。
CT的使用,也需要这份“克制”的智慧。
健康是一种动态的平衡,而不是靠频繁检查来维持的。
很多慢性病的发生,并不是因为查得不够多,而是生活习惯出了问题。与其担心做CT会不会致癌,不如先把作息规律、饮食均衡、情绪稳定这些事做好。

健康不是查出来的,而是养出来的。
回到开头的问题,CT是不是“癌症加速器”?答案是:在合理使用的前提下,它是医生的好帮手;但如果滥用,它确实可能成为健康的隐患。
真正的问题不是CT本身,而是我们如何对待它,如何科学地选择、理性地看待。
未来,医疗技术还会不断进步,低剂量CT、人工智能辅助诊断、个性化影像方案都会逐步普及。但不管科技如何发展,“不做无意义的检查”这句古老的医学原则,始终不会过时。

它提醒我们:医学的进步,不是让人更焦虑,而是让人更明白,什么才是真正值得做的。
参考文献:
1. 国际原子能机构(IAEA)《医学影像辐射安全指南》
2. 美国国家癌症研究所(NCI)《CT与癌症风险研究报告》
3. 中国国家食品药品监督管理局《CT检查设备辐射剂量管理规范》




![谋略![无奈吐舌]艾滋病与癌症的区别!虽然是个段子,但实话实说,杀伤力很大。因](http://image.uczzd.cn/15894719851734060420.jpg?id=0)
