动脉粥样硬化性心血管病(ASCVD)是老年人群最主要的患病和死亡原因。诱发ASCVD的危险因素很多,血脂异常、高血压、糖尿病是最重要的3大原因。老年CVD需要综合管理,策略是以患者为中心的综合评估考量,以得到最大获益,包括生活方式干预及疾病的治疗。对此,康迅网特邀解放军总医院第二医学中心叶平教授就老年ASCVD最新相关指南进行解读,希望对临床有所帮助。
健康生活方式包括:戒烟、限酒;在安全前提下,老年患者都应进行日常的有氧运动和抗阻训练;适当营养摄入,补充足量优质蛋白;保持规律作息,良好睡眠,及时纠正可能的抑郁状态等。
1.饮食管理
保证所需热量供给、合理调配饮食结构(适当定量限制碳水化合物类食物,其供能应占50%~60%,包括10%的蔬果类,多进食能量密度高且富含膳食纤维、升血糖指数低的食物)和进餐模式(少吃多餐、慢吃、先汤菜后主食)。
根据个人对食物的代谢水平选择适合的饮食结构,以保持良好的代谢指标:
· 合并高甘油三酯血症者需控制脂肪类食物摄入。
· 高尿酸血症者需控制高嘌呤食物摄入。
· 糖尿病患者应限制碳水化合物的摄入。
· 蛋白质的摄入量需要因人而异,不应过多限制蛋白质的摄入,以适应老年人个体差异大的需求。
· 有急慢性疾病或营养不良应适当增加蛋白质的摄入量。
2.运动锻炼
每周3~5次的体能和素质锻炼,增强体质并保持人体灵活性,注意颈部关节、肩肘关节、腕指多关节、脊柱多关节、髋关节、膝关节、踝趾多关节的适度运动,有助于防跌倒、防骨折。结合有计划的抗阻力运动,如举重物、抬腿保持等可以帮助老年患者延缓肌肉的减少。肥胖者可通过适当增加有氧运动量消耗脂肪储存。
二、老年血脂异常的管理《中国血脂管理指南(2023年)》对风险人群的划分,中国成人ASCVD总体发病风险评估流程见图1。

注:ASCVD为动脉粥样硬化性心血管疾病;ACS为急性冠脉综合征;LDL-C为低密度脂蛋白胆固醇;CABG为冠状动脉旁路移植术;PCI为经皮冠状动脉介入治疗;TC为总胆固醇;CKD为慢性肾脏病;HDL-C为高密度脂蛋白胆固醇;BMI为体重指数。1 mmHg=0.133 kPa。危险因素的水平均为干预前水平。*为危险因素包括吸烟、低HDL-C、年龄≥45/55岁(男性/女性)
图1 中国成人ASCVD总体发病风险评估流程图
目前,低密度胆固醇(LDL-C)仍是ASCVD防治的首要血脂干预靶点。在绝大多数降脂干预研究中,均采用LDL-C作为观察降脂效果与ASCVD风险下降关系的指标。荟萃分析显示,LDL-C每降低1 mmol/L,ASCVD事件发生风险降低20%~23%,且持续时间越长,获益越多。因此,绝大多数国家或地区的血脂管理指南均推荐LDL-C作为降脂治疗的首要目标。
针对不同ASCVD的风险人群,推荐不同的LDL-C血脂干预目标值(表1)。对于≥75岁的老年人,降脂治疗的靶目标不作特别推荐,对于合并ASCVD的患者建议进行降脂治疗。
表1 降脂靶点的目标值

注:LDL-C为低密度脂蛋白胆固醇;HDL-C为高密度脂蛋白胆固醇;ASCVD为动脉粥样硬化性心血管疾病。非HDL-C目标水平=LDL-C+0.8 mmol/L
当常规剂量或中等强度他汀类药物不能达到降脂目标时,应考虑加用其他类型降脂药物。降脂达标策略流程,见图2。
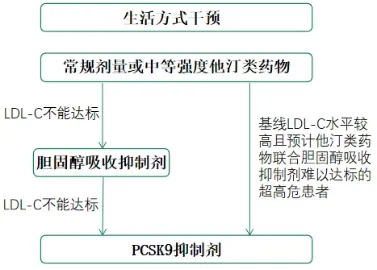
注:LDL-C为低密度脂蛋白胆固醇
图2 降脂达标策略流程
只有长期坚持降脂治疗,才能有最佳临床获益。治疗过程注意监测,观察是否达到降脂目标值,以及药物的潜在不良反应。监测方案见图3。

图3 降脂治疗监测流程
总体建议老年人调脂治疗要充分评估获益/风险,从小/中剂量起始,严格监测不良反应,警惕药物相互作用,坚持长期用药。
三、老年糖尿病的管理老年糖尿病合并症、并发症较多,结合患者健康状态的综合评估结果以及相应的血糖控制目标,经过生活方式干预后血糖仍不达标的老年糖尿病患者应尽早进行药物治疗。老年糖尿病降糖药物治疗路径推荐见图4。
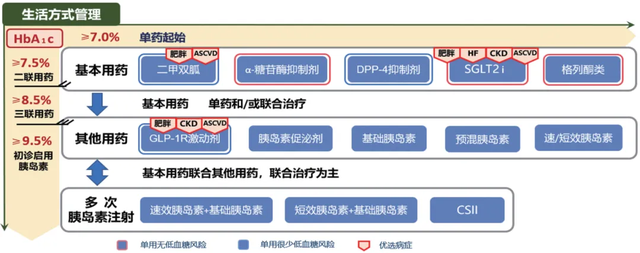
注:HbA1c为糖化血红蛋白;ASCVD为动脉粥样硬化性心血管病;CKD为慢性肾脏病;GLP-1R为胰高糖素样肽-1;DPP-4为二肽基肽酶-4;SGLT2i为钠-葡萄糖协同转运蛋白2;CSII为持续皮下胰岛素输注
图4 老年糖尿病降糖药物治疗路径推荐
药物治疗的原则包括:
(1)优先选择低血糖风险较低的药物。
(2)选择简便、依从性高的药物,降低多重用药风险。
(3)权衡获益风险比,避免过度治疗。
(4)关注肝肾功能、心脏功能、并发症及合并症等因素。
(5)不推荐衰弱的老年患者使用低血糖风险高、明显降低体重的药物。
老年人血糖控制目标推荐见表2。
表2 老年人血糖控制目标
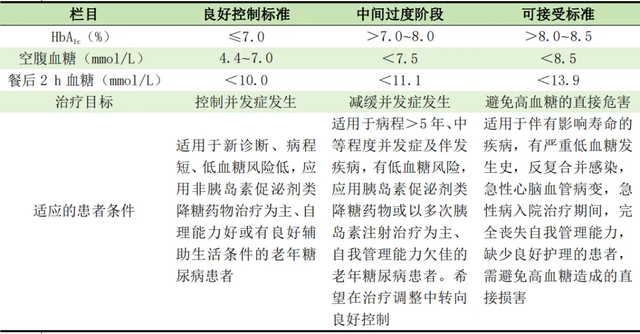
注:HbA1c为糖化血红蛋白
四、老年高血压的管理老年高血压具有收缩压升高为主、血压波动大、多重用药、假性高血压多见的特点。需对老年高血压患者进行风险评估。
1.评估危险因素
包括吸烟或被动吸烟、高钠与低钾膳食、饮酒、血脂异常(总胆固醇≥5.2 mmol/L或低密度脂蛋白胆固醇≥3.4 mmol/L 或高密度脂蛋白胆固醇<1.0 mmol/L)、糖耐量受损(餐后2 h血糖7.8~11.0 mmol/L)和/或空腹血糖异常(6.1~6.9 mmol/L)、腹型肥胖[腰围≥90 cm(男性)、≥85 cm(女性)]或肥胖(体重指数≥28 kg/m2)、早发CVD家族史(一级亲属发病年龄<50岁)以及心理和社会经济因素等。
对老年高血压患者进行心血管整体危险度的评估,有助于确定降压治疗时机、优化治疗方案以及心血管风险综合管理。因老年本身即是一种危险因素,故老年高血压患者至少属于CVD的中危人群。
2.评估靶器官损害
由高血压引起的动脉血管系统和/或其供应的器官在结构或功能上的改变,称为高血压介导的靶器官损害。采用相对简便、花费较少、易于推广的检查手段,在高血压患者中检出无症状性亚临床靶器官损害是高血压诊断评估的重要内容。
评估内容包括:
(1)左心室肥厚[室间隔或左心室后壁厚度≥11 mm或左心室质量指数≥115 g/m2(男性)、≥95 g/m2(女性)]。
(2)颈动脉内膜中层厚度增厚(≥0.9 mm)或斑块(≥1.3 mm)。
(3)估算的肾小球滤过率降低30~59 ml·min-1·1.73 m-2或血清肌酐轻度升高[115~133 μmol/L(男性)、107~124 μmol/L(女性)]。
(4)微量白蛋白尿(30~300 mg/24 h或白蛋白与肌酐比值30~300 mg/g)。
此外,脉搏波传导速度(PWV)是动脉僵硬度的指标,并呈年龄依赖性改变。颈股动脉PWV≥12 m/s或臂踝动脉PWV≥18 m/s均可作为老年人靶器官损害的标准。一个患者可以存在多个靶器官损害。当损害累及多个器官时,风险更大。
3.治疗时机及目标
《2023年中国高血压指南》要点展望指出,启动降压药物治疗的时机,取决于血压水平和总体血管风险(见图5)。
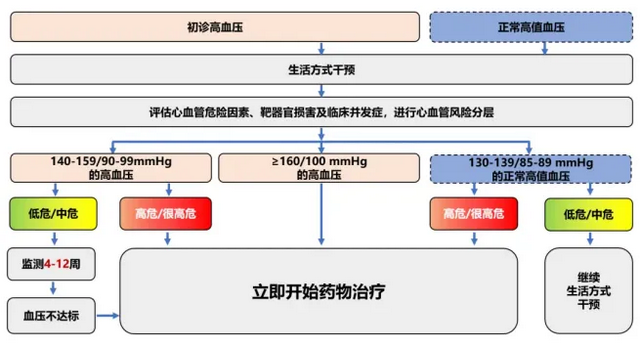
注:1 mmHg=0.133 kPa
图5 启动减压治疗的时机
老年人启动降压药物治疗的时机与血压控制目标有所不同(见表3)。老年高血压患者药物治疗应遵循小剂量起始、长效(以有效控制夜间血压、血压晨峰和心脑血管并发症)、联合用药(优先推荐单片复方制剂)、个体化的原则。
表3 老年人启动降压药物治疗的时机与血压控制目标

注:1 mmHg=0.133 kPa
高龄老年高血压患者降压治疗的目的是维持老年人器官功能、提高生活质量和降低总病死率。因此,对患者的治疗应结合可能影响预期寿命的合并症及对临床获益的实际期望确定治疗方案。
五、抗血小板治疗在75岁以上人群中,从安全性考虑,不推荐阿司匹林作为冠心病的一级预防用药。在具有明显动脉粥样硬化性血栓性疾病的患者中,除存在过敏、活动性出血、既往颅内出血外,推荐使用小剂量阿司匹林,推荐剂量为75~100 mg/d,继续增加剂量会增加消化道出血的风险。
75岁以上的稳定性冠心病患者在置入药物洗脱支架后,需患者联合应用阿司匹林和氯吡格雷6个月,置入裸金属支架患者联合应用阿司匹林和氯吡格雷1个月。75岁以上的急性冠脉综合征患者在接受经皮冠状动脉介入后,需双联抗血小板治疗至少12个月,如出血风险较高推荐应用氯吡格雷。
在75岁以上高龄患者中,接受溶栓治疗者不推荐负荷氯吡格雷。亚洲人群中应用氯吡格雷需注意基因多态性的影响,对高血栓风险或反复发作血栓事件的高龄患者,可考虑行基因多态性检测。
专家简介

解放军总医院第二医学中心 叶平教授
解放军总医院第二医学中心心血管内科名誉主任,主任医师,教授,博士生导师,享受国务院政府特殊津贴
以第一完成人的身份获得军队医疗成果一等奖1项,北京市科技进步二等奖1项,军队科技进步二等奖2项
中国女医师协会老年医学专业委员会副主任委员
中华医学会心血管病病学分会发展工作委员会副主任委员
《慢性病学杂志》《中华老年多器官疾病杂志》《中华老年心脑血管病杂志》副主编
《中华心血管病杂志》《中华内科杂志》等多本杂志的编委
编辑丨王申冲
审核丨卢璐