【CMT&CHTV 文献精粹】
导语:通过一项多中心随机对照试验,探讨宫腔镜下肌瘤剔除术在程序性镇静镇痛与全身麻醉条件下的疗效与安全性,为临床提供了新的治疗思路。
研究背景子宫肌瘤是女性生殖系统中最常见的良性肿瘤,其引起的症状如异常子宫出血、腹部不适等严重影响患者生活质量。宫腔镜下子宫肌瘤剔除术是治疗症状性0型和1型子宫肌瘤的首选方法。传统上,这种手术在全身麻醉下进行。然而,随着医疗技术的进步,越来越多的手术在门诊环境下通过程序性镇静和镇痛(PSA)完成。尽管PSA在妇科手术中的应用逐渐增多,但其在宫腔镜下子宫肌瘤剔除术中的安全性和有效性尚未得到充分评估。
PLOS Medicine杂志曾发表题为“Procedural Sedation and Analgesia Versus General Anesthesia for Hysteroscopic Myomectomy (PROSECCO trial): a Multicenter Randomized Controlled Trial”一文,旨在评估PSA在宫腔镜下肌瘤剔除术中的非劣效性,与传统的全身麻醉相比,是否能达到相似的治疗效果。

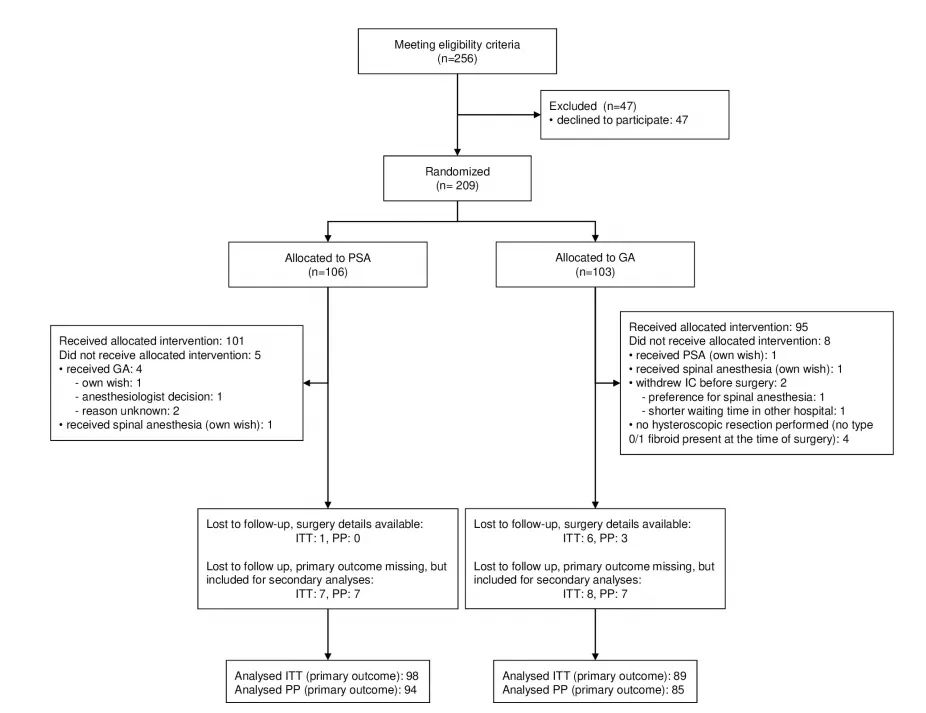
本研究是一项多中心、随机对照非劣效性研究,于2016年至2021年间在荷兰14家大学和教学医院进行。研究纳入标准为18岁以上女性,具有0型或Ⅰ型黏膜下肌瘤,最多3个肌瘤,最大直径不超过3.5厘米,美国麻醉医师协会分级为1或2级。排除有凝血障碍或严重贫血(血红蛋白<5.0 mmol/L)的女性。参与者随机分配至PSA组(使用丙泊酚)或全身麻醉组(图1)。主要终点为术后6周通过阴道超声评估的完全切除率。次要终点包括手术医生对手术完整性的判断、月经出血量、子宫肌瘤相关及一般生活质量、疼痛、恢复、住院时间、并发症和再次手术需求。
本研究中,PSA组(程序性镇静和镇痛)和GA组(全身麻醉)的完全切除率分别为87.8%和88.8%(表1)。尽管两组的切除率相差不大,但研究未能证明PSA的非劣效性(RD=-1.01%,95%CI:-10.36~8.34,P=0.09)。这一结果表明,在完全切除子宫肌瘤方面,PSA与GA的效果相当接近,但未能达到统计学上的显著性差异。
手术过程中切除完整性分析显示,PSA组有74.5%的患者被认为完全切除,而GA组为82.8%,未达到统计学意义(RR=0.90,95%CI:0.78~1.04,P=0.15),但GA组的手术者对手术完整性的满意度略高于PSA组。
表1 宫腔镜子宫肌瘤切除术后6周基于TVU切除的完整性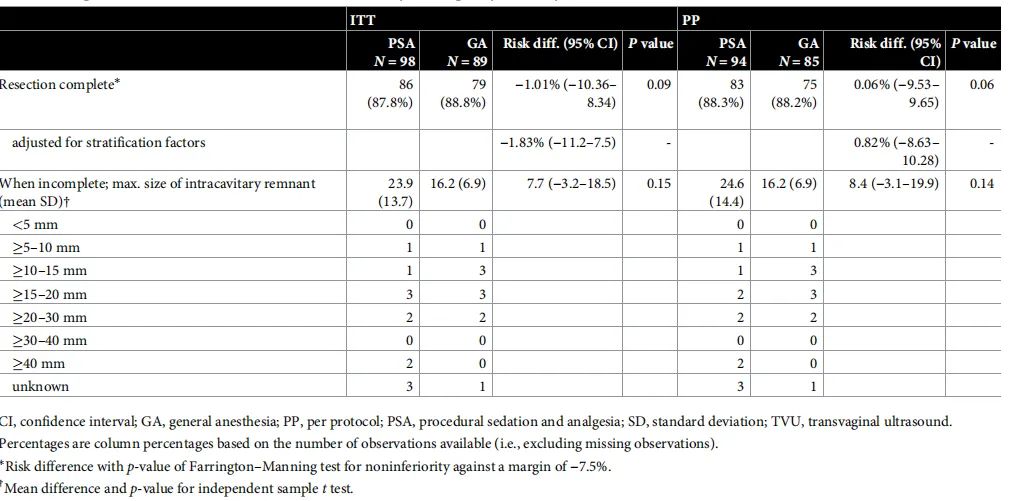
术后疼痛评分(NRS)在PSA组和GA组之间存在差异。在术后恢复室中,GA组的NRS评分显著低于PSA组(中位数分别为2.0和0,P=0.027)。但该差异在出院时和术后24小时随访时不再显著。GA在术后初期提供了更好的疼痛控制,但随着时间的推移,PSA组和GA组的疼痛控制效果逐渐接近。
住院时间PSA组的住院时间短于GA组,中位数分别为240.5分钟和386分钟(P<0.000 1)。采用PSA进行手术可以显著减少患者的住院时间,有助于提高医疗资源的利用效率。
并发症和再干预在并发症方面,PSA组有7.5%的患者出现手术相关并发症,而GA组为5.0%(HR=1.53,95%CI:0.52~4.51,P=0.44)。两组在麻醉并发症(如低氧血症、气道梗阻和低血压)的发生率上无显著差异。此外,术后12个月的随访中,PSA组和GA组的手术再干预率分别为10.4%和13.2%,且差异不显著(HR=0.79,95%CI:0.32~1.92,P=0.60)。
生活质量和月经出血量通过Pictorial Blood Loss Assessment Chart (PBAC)评分和EQ-5D-5L问卷评估,两组患者的生活质量和月经出血量在术后均有显著改善,且两组间无显著差异。表明无论采用PSA还是GA,宫腔镜下子宫肌瘤剔除术均能有效改善患者的生活质量和减少月经出血
总结讨论尽管在完全切除率的非劣效性上未能达到统计学显著性,但结果表明,PSA在宫腔镜下子宫肌瘤剔除术中的应用是安全且有效的。PSA组的住院时间更短,这可能有助于降低医疗成本并提高患者满意度。此外,术后疼痛控制和生活质量的改善也为PSA的应用提供了额外的支持。这些发现对于推动门诊手术的发展和优化患者治疗体验具有重要的临床意义。未来的研究应进一步探讨PSA在不同类型手术中的应用,并评估其对患者满意度和医疗成本的影响。
参考文献VAN DER MEULEN J F, BONGERS M Y, VAN DER ZEE L G, et al. Procedural sedation and analgesia versus general anesthesia for hysteroscopic myomectomy (PROSECCO trial): A multicenter randomized controlled trial[J]. PLoS Med, 2023, 20(12):e1004323. DOI:10.1371/journal.pmed.1004323.
“医学论坛网”发布医学领域研究成果和解读,供专业人员科研参考,不作为诊疗标准,使用需根据具体情况评估。
编辑:且行
二审:耳东
三审:清扬
排版:半夏