CT具有精细的对比分辨率,优于传统的X线摄影。CT可检测到小于0.5%的对比差异,而传统的X线摄影只能检测到约5%的对比差异,也就是说CT的对比分辨率是X线摄影的10倍。相比传统X线摄影,CT的另一个优势是不同平面的解剖结构不会重叠。
通过CT筛查早期发现肺结节已被证明比未接受CT筛查的患者提高了生存率,但应避免过度使用。一般来讲,做一次胸部CT接受的辐射量(通常为6-7 mSv)大约相当于拍胸片(约为0.1mSv)的70倍。
目前临床上使用的胸部CT检查,主要有普通CT扫描、低剂量肺部CT扫描和高分辨肺部CT扫描,它们有着不同的应用场景,我们给大家总结如下:
普通CT扫描:就是使用常规剂量的CT进行检查,常用于疾病的诊断,而不是对疾病进行筛查,但是辐射剂量也相对较大一些,通俗的说法就是,比如,有咳嗽咯血,医生为了诊断你到底有什么疾病,一般我们就使用普通CT扫描。
低剂量胸部CT(LDCT):LDCT能生成高分辨率图像,在识别无症状小肺癌方面,其筛查的敏感性显著高于胸片,同时辐射暴露量显著低于普通CT,目前在全球发表的肺癌筛查指南或共识中,均推荐采用LDCT作为筛查手段。
高分辨率CT(HRCT):又称薄层CT扫描,可以很好地显示出许多疾病的特征表现,能提供比胸片或常规CT扫描更详细的信息,对各类肺部病灶的总体敏感性为95%,特异性接近100%。在肺结节筛查时,通常需要用到HRCT。
胸透:因为成本低,可能有些地方的入职、入学体检还在做胸透检查。如果把拍胸片比作拍照片,那么胸透就相当于拍小视频,胸透时需要实时观察,接受辐射的时间更长,辐射量至少是胸片的十几倍,还无法保留图像或视频。连胸片都难以发现早期肺癌,胸透更加不可能发现,该淘汰了。
肺癌筛查的目的是检测出早期肿瘤,提高总体治愈率,降低死亡率。而反复影像学检查带来的累计辐射暴露可能增加癌症(包括肺癌)的发生风险,这又成为其潜在的危害之一。
之前的研究已经证实,与胸片或不筛查相比,低剂量CT(LDCT)有助于检出早期肺癌。一项比较肺癌高危人群中LDCT与胸片筛查的大型随机试验结果表明,LDCT使肺癌死亡率下降20%,全因死亡率下降6.7%。
最新真实世界研究结果进一步显示,自从2013年美国预防服务工作组(USPSTF)首次建议对高危人群进行LDCT筛查以来,美国早期肺癌的检出率增加,估计避免了10100人死亡。
从2010年到2013年,55-80岁的非小细胞肺癌患者中确诊为I期的比例没有显著增加,然而从2014年到2018年,这个比例每年增加了3.9%(从30.2%增加到35.5%),确诊后的存活时间每年增加11.9%,从19.7个月显著延长到了28.2个月。
到2018年,非西班牙裔白人和收入最高或受教育程度最高的人群中,I期非小细胞肺癌已成为主要诊断,而非白人和低收入或受教育程度较低的患者在确诊时仍然更有可能为IV期肺癌。
这个研究再次证实LDCT在早期肺癌筛查中已经能够很好达到诊断效能与辐射剂量之间的平衡,并说明今后需要在更多人群中推广采用LDCT进行筛查。
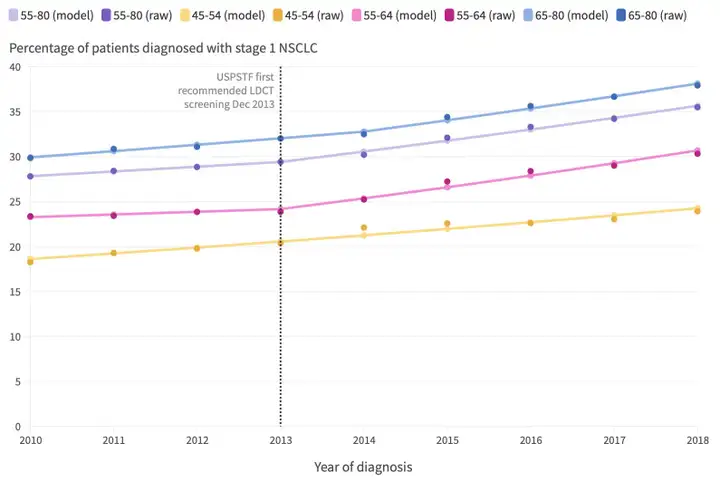
2010年至2018年,美国国家癌症数据库中诊断为非小细胞肺癌的不同年龄段患者中,I期肺癌的比例变化趋势。垂直虚线表示USPSTF首次推荐用低剂量CT筛查肺癌的时间。
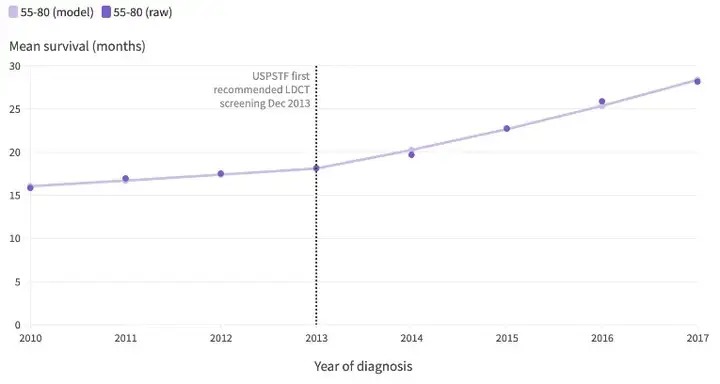
2010年至2018年,美国国家癌症数据库中诊断为 I-IV 期非小细胞肺癌的55-80岁患者的全因生存时间趋势。垂直虚线表示USPSTF首次推荐用低剂量CT筛查肺癌的时间。
最后,可能还会有人问,如果没有低剂量CT,做普通CT可以吗?回答是可以,只是没有必要。因为低剂量CT的图像清晰度对于诊断已经足够,普通CT的缺点是辐射量稍微大一点,如果只是偶尔检查,问题也不大。
内容来网络,如若侵权,请联系删除。