慢性阻塞性肺疾病(简称“慢阻肺”)负担主要来自频发的慢阻肺急性加重,关注慢阻肺急性加重高危因素,对降低疾病负担具有重要意义。对此,北京医院郭岩斐教授就“慢阻肺急性加重风险研究进展”进行了分享,希望对临床评估慢阻肺急性加重有所帮助。

一、超一半患者未报告慢阻肺急性加重事件
2019年数据显示,全球约有3.84亿例慢阻肺患者,相当于每10名成年人中就有1人患慢阻肺。慢阻肺是全球第三大死因(仅次于缺血性心脏病、脑卒中),每年造成323万例死亡。70岁以下人群中近90%的慢阻肺病死亡发生在低收入和中等收入国家。同时,慢阻肺是导致全球健康状况不佳的第七大原因。
2019年中国各疾病死亡情况显示,慢阻肺是我国第三大常见死亡原因(导致死亡人数约104万例,仅次于脑卒中、缺血性心脏病),占总死亡人数的9.74%。中国几乎占全球所有慢阻肺病例的25%,预计2020—2050年,中国面临慢阻肺病经济负担为1.037万亿美元。
慢阻肺急性加重是慢阻肺病程中的重要事件,可加剧肺功能恶化程度,严重影响生活质量,同时也是慢阻肺患者死亡的重要原因,慢阻肺疾病负担主要来自频发的慢阻肺急性加重。一项纳入1729例稳定期慢阻肺患者的回顾性队列研究,随访18个月,显示我国门诊慢阻肺患者中32.6%在过去1年中出现≥2次急性加重,危害不容忽视。
关注慢阻肺急性加重,对降低疾病负担具有重要意义。在临床上,尽管有些患者符合急性加重症状定义的标准,但仍有相当数量的急性加重未被报告。研究显示,53%的中国患者未报告急性加重事件,急性加重的识别应引起临床医生更高的重视。
二、慢阻肺急性加重定义的争议
对病情缺乏足够重视,是导致慢阻肺急性加重未被报告的一个重要原因。此外,现有的慢阻肺急性加重定义方法易造成慢阻肺的误诊和漏诊,是导致慢阻肺急性加重事件未被报告不容忽视的原因。目前,关于慢阻肺急性加重主要有两种定义方法。
方法一 基于事件所定义的急性加重
优点:此类定义方法较为直接,易于统计,常用于慢阻肺的临床研究,如ISOLDE/TRISTAN研究中将急性加重定义为“呼吸道症状加重,需要抗生素或口服糖皮质激素”。
缺点:受限于患者对于急性加重的识别能力及健康医疗资源的可获得性,如在医疗资源欠缺的农村地区。有研究发现,此类定义方法可能低估了慢阻肺患者的急性加重频率。
方法二 基于症状所定义的急性加重
优点:从“患者报告的结果”的角度出发,基于患者症状的变化进行判断。通过回顾分析患者症状日记卡,发现尚未报告的慢阻肺急性加重。
缺点:依从性差,大部分数据属于回顾性信息,目前缺乏统一标准。
“基于事件”和“基于症状”所定义的急性加重广泛用于不同的文献。一篇综述分析显示,以往大型研究中多是采用“基于事件”所定义的急性加重,而“基于症状”所定义的急性加重更敏感,出现症状、急救药物使用及呼气流量峰值变化的患者数量均远高于“基于事件”所定义的急性加重(表1)。
明确急性加重的定义,有助于减少漏诊、误诊。慢阻肺全球防治倡议(GOLD)2024对慢阻肺急性加重的定义为:急性加重是呼吸困难和/或咳嗽咳痰在14 d内加重,伴呼吸急促和/或心动过速,通常与感染、污染或其他气道损害导致的局部或系统性炎症加重相关。
表1 不同急性加重定义的患者症状、急救药物使用和PEF变化
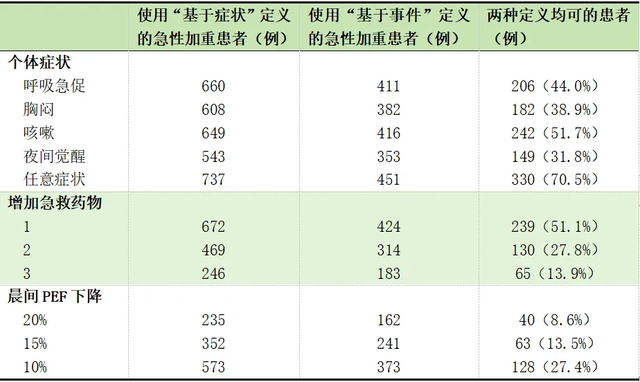
注:PEF为呼气流量峰值
三、慢阻肺急性加重危险因素
评估导致慢阻肺急性加重的危险因素,有助于预防急性加重事件的发生。近年来,随着医学技术的不断进步,一些新的手段被用于慢阻肺急性加重的早期预测,值得临床关注。
1.病史
既往有过急性加重的患者,未来发生急性加重风险高。一项回顾性研究纳入了伦敦慢阻肺队列研究中297例每日记录症状(≥365 d)的慢阻肺患者,急性加重的发生时间定义为连续≥2 d出现≥2种症状加重(存在1种主要症状)的第1 d。为了准确定义第2次急性加重,研究要求发生2次急性加重前连续5 d无症状记录。结果显示,对于单个患者,每年急性加重的总次数与每年急性加重复发的次数之间显著相关。
另一项加拿大队列研究纳入了1990—2005年加拿大魁北克省数据库中首次因慢阻肺住院的73 106例患者,随访至死亡或2007年3月,记录所有随访期间的住院史,分析连续因慢阻肺住院和全因病死率的风险。结果提示,慢阻肺首次住院患者的3.6年内病死率达50%,7.7年内病死率达75%。研究证实,反复发生重度急性加重的患者,急性加重复发会越来越频繁,间隔时间越来越短。
2.合并症
多种合并症与慢阻肺患者急性加重风险显著相关,如肺癌、心力衰竭、抑郁、支气管哮喘等均增加未来慢阻肺急性加重风险(图1)。慢阻肺和其合并症互为影响,所以,评估合并症情况也是对慢阻肺整体综合评估中的重要一环。
一项回顾性队列研究显示,与无合并症的慢阻肺患者相比,伴有合并症慢阻肺患者每年发生≥2次急性加重的风险更高。
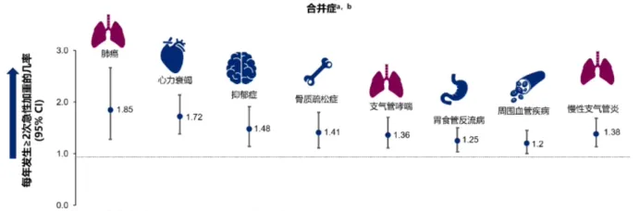
注:a一项基于179家荷兰一般医疗机构2012—2013年电子健康记录的回顾性队列研究(n=14 603);经校正年龄和性别,对比慢阻肺患者每年发生≥2次急性加重与<2次加重相关的合并症情况。b在慢阻肺Gene队列的2997例受试者的纵向随访中,记录了慢阻肺合并支气管炎的患者急性加重风险
图1 伴有合并症的患者发生频繁急性加重的风险增加
3.肺功能
气流受限程度增加,慢阻肺急性加重发生更频繁、更严重。ECLIPSE研究调查了213例慢阻肺患者3年的急性加重情况。结果显示,无论GOLD分级如何,均有部分患者频繁发生急性加重,且频率随着分级严重程度的增加而增加(任一两组组间比较P<0.001)(图2)。

注:GOLD为全球慢阻肺防治倡议分期
图2 ECLIPSE研究中不同GOLD分级与急性加重数据
4.症状
频繁咳嗽/咳痰可能增加慢阻肺患者严重急性加重的发生风险。研究表明,慢性咳嗽和咳痰与慢阻肺急性加重密切相关。一项使用COPD Gene研究中7557例参与者数据的横断面分析发现,在GOLD 1~4级的患者中,有慢性支气管炎[符合经典定义(每年3个月的慢性咳嗽和咳痰连续至少2年)或符合圣乔治呼吸问卷定义(在过去的4周里,几乎每天都有咳嗽和咳痰,或者每周几天有)]的患者发生急性加重及严重急性加重的概率约为无慢性支气管炎患者的2倍。在0级患者(根据目前诊断标准,不符合慢性阻塞性肺疾病的诊断)中也存在同样的现象。
发表在2023年欧洲呼吸学会年会上的一项研究显示,慢阻肺患者自我评估测试(CAT)评分较基线的变化对急性加重具有较高的预测能力,慢阻肺病急性加重与CAT评分的平均变化存在显著差异,CAT评分高的患者中-重度急性加重和住院风险更高。
5.实验室检验
(1)嗜酸性粒细胞(EOS)计数升高与急性加重风险增加相关
研究显示,EOS是慢阻肺未来急性加重较好的预测因子,EOS如果升高至0.34×109/L,慢阻肺急性加重风险相对应的增加1.76倍。另一项研究证实,稳定期慢阻肺患者的EOS升高(≥0.45×109/L)与次年的急性加重风险增加相关。
此外,WISDOM研究事后分析表明,EOS基线水平与吸入性糖皮质激素撤除后的急性加重发生率增加相关。EOS 300~400/μl患者组,吸入性糖皮质激素撤除后急性加重发生率增加30%;对于EOS≥400/μl患者组,急性加重发生率显著增加73%。
2023年欧洲呼吸学会年会上发表的一项研究,按嗜酸性粒细胞水平分层,基线时EOS≥300/μl的患者存在特应性合并症(特应性皮炎、慢性鼻窦炎伴/不伴息肉和过敏性鼻炎)的患病率较高。同时,EOS≥300/μl与随访期间发生≥1次重度加重显著相关(P=0.021)。
(2)艾滋病病毒感染是慢阻肺患者急性加重的独立危险因素
2023年美国胸科学会发表一项研究,纳入169 180例18岁以上的慢阻肺急性加重患者。研究人员对感染艾滋病病毒和不感染艾滋病病毒的慢阻肺急性加重患者进行调查,分析确定艾滋病病毒阳性对预测慢阻肺急性加重的影响。在所有慢阻肺病急性加重患者中,共有1510例(0.89%)艾滋病病毒感染者,艾滋病病毒阳性是慢阻肺病急性加重的独立危险因素(P<0.001)。
(3)呼出气中的挥发性有机物具有作为病毒感染型慢阻肺病急性加重生物标志物的潜力
2021年发表的一项纳入139例慢阻肺患者的队列研究,旨在通过气相色谱技术测量呼出气中挥发性有机物的组成及变化,筛选并确定其中可以用于预测慢阻肺急性加重的有机物。结果显示,病毒感染型慢阻肺病急性加重患者在发病时和1周时呼出气中的化合物2,9-二甲基十一烷显著增加(P<0.05,图3),2,9-二甲基十一烷的浓度也与病毒阳性病情加重期间第一秒用力呼气容积下降呈正相关(P=0.044,图4)。

图3 慢阻肺急性加重发病后呼出气中2,9-二甲基十一烷浓度变化
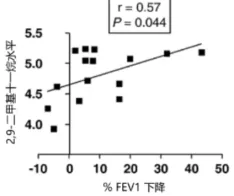
注:FEV1为第一秒用力呼气容积
图4 急性加重期间FEV1下降百分比与2,9-二甲基十一烷浓度的相关性
6.影像学检查
(1)气道黏液栓增多会导致慢阻肺急性加重风险增加
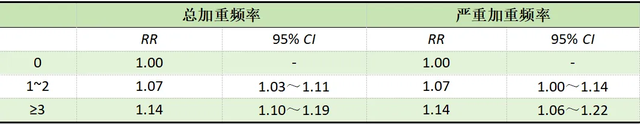
2023年美国胸科学会发表一项研究发现,CT检测到气道黏液栓与慢阻肺病加重有关。对于0、1~2和≥3个肺段有黏液栓的患者,急性加重发生率分别为43.7%、62.4%和74.6%。在慢阻肺患者中,气道黏液栓与随访期间总加重和严重加重的频率增加有关(表2)。
表2 气道黏液栓与慢阻肺病急性加重频率之间的关联
(2)肺气肿百分比较高可能提示慢阻肺急性加重风险增加
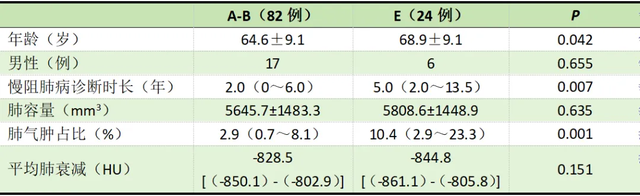
2023年欧洲呼吸学会年会上发表的一项研究,根据体素衰减对最近5年间门诊申请的慢阻肺患者的胸部CT特征进行回顾性评价和分析。研究人员根据CT扫描日期最后12个月内是否存在急性加重将受试者分为两组,根据GOLD2023的分组标准,研究人员将参试者分为A-B组和E组(表3)。结果显示,在106例受试者中,24例受试者在CT检查后1年至少发生1起重度慢阻肺病急性加重。与A-B组相比,E组患者的肺气肿占比显著较高(2.9%vs.10.4%,P=0.001),但两组的肺容量和平均衰减值相似。
表3 临床和影像学特征的研究小组
(3)基于定量CT的预测模型可识别慢阻肺病急性加重高风险患者
一项纳入SPIROMICS队列中1956例受试者的多中心研究,通过开发基于CT的定量模型以用于预测阻肺病急性加重的发生。受试者包括从不吸烟的健康受试者、吸烟但健康状况正常的受试者、吸烟并患有轻度至中度慢阻肺的受试者,以及吸烟并患有重度慢阻肺的受试者。结果显示,在基于CT的模型中,3年内至少有1次严重急性发作的受试者工作特征曲线下与坐标轴围成的面积值(AUC)为0.854,持续加重的AUC值为0.931。研究显示,定量CT预测模型对慢阻肺患者的急性加重风险具有良好的预测能力。对于重度慢阻肺病急性加重风险的预测,定量CT预测模型的AUC值显著高于急性加重史和BODE指数(体重指数、气流阻塞程度、呼吸困难、运动耐力)。
慢阻肺病急性加重发病率高,病死率高,可导致患者多种不良结局,加重患者经济负担。急性加重史等因素是预测慢阻肺急性加重的有效传统手段。当下随着技术不断发展,生物标志物、微生物检测、新型影像检测技术以及人工智能可从多个角度为慢阻肺病急性加重的早期预测提供助力。
编辑丨王申冲
审核丨卢璐