近期,三场“携手2024 ESC——中外心血管专家共话心血管代谢领域热点话题”线上会议的成功召开,为临床医生带来了国际会议的学术热点和最新临床研究进展。

2024年欧洲心脏病学会(ESC)年会于8月30日-9月2日在英国伦敦盛大举行。大会期间,除公布了4部最新临床实践指南外,在Late-Breaking Science和HOT LINE会议等多个科学专场,来自世界各地的专家学者汇聚一堂,围绕着此次会议主题——“个性化心血管护理”,探讨了重要临床和基础研究的最新成果,推动了心血管疾病(CVD)的预防、诊断和治疗向更加个性化、精准化的方向发展。
为了让广大临床医生及时了解国际会议学术热点和最新临床研究进展,2024年10月,三场“携手2024 ESC——中外心血管专家共话心血管代谢领域热点话题”线上会议相继召开,邀请了多名国内外知名心血管专家就心肾共管、动脉粥样硬化性心血管疾病(ASCVD)与抗炎治疗以及胰高血糖素样肽-1受体激动剂(GLP-1RA)在心血管(CV)领域最新应用进展等话题进行了经验分享和深度讨论,为CVD相关慢性疾病的防治提供了新的思路和治疗选择。现整理如下,以飨读者。
第一场:深度解析心肾双护新选择
2024年10月9日的第一场会议特邀华中科技大学同济医学院附属协和医院黄恺教授和德国维尔茨堡大学Christoph Wanner教授。首先,Christoph Wanner教授以“心内科患者的肾病管理”为题,进行了精彩演讲。演讲后,两位专家就心肾共管相关话题作了经验分享,并与线上观众进行了深度讨论。

图1:Christoph Wanner教授演讲
加强CKD早期筛查,通过“ABCDE”自我评估肾脏风险
慢性肾脏病(CKD)是全球范围内重要的公共卫生问题,其发病率仍在上升,这主要归因于高血压、糖尿病、肥胖和CVD等因素[1]。心血管-肾脏-代谢综合征(CKM)的多病共存越来越普遍,根据多项研究统计,大约17%的肥胖患者合并CKD、50%的心衰(HF)患者合并CKD以及高达70%的CKD患者伴有HF或亚临床HF[2-5]。然而目前CKD的管理并不乐观,在CVD、高血压及2型糖尿病(T2DM)患者中未确诊的CKD比例高达95%。因此,指南建议对于这些患者应每年进行CKD筛查。
Christoph Wanner教授介绍了欧洲肾脏协会(ERA)提出的“ABCDE”概念[6],即通过问5个简单的问题对个体的肾脏健康、CV风险和代谢状况进行评估,问题包括:尿蛋白水平(Albuminria)、血压水平(Blood pressure)、胆固醇水平(Cholesterol)、是否患有糖尿病(Diabetic)以及肾功能如何(Estimated GFR)。
CKM综合管理:GLP-1RA有望成为第四大支柱药物
近20年来以肾脏结局事件和心血管结局事件为终点的大量随机对照临床试验结果表明,部分肾素-血管紧张素系统抑制剂(RASi)、钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)及非甾体类盐皮质激素受体拮抗剂(ns-MRA)可降低受试者的心肾事件风险[7-9]。然而,即使给予标准治疗,有相当比例的T2DM合并CKD患者肾功能仍会恶化,CVD残余风险及全因死亡风险仍高。2024年公布的FLOW研究结果显示,司美格鲁肽注射液1.0mg在标准治疗的基础上,能进一步降低T2DM合并CKD患者的肾脏和心血管事件风险,延缓肾脏疾病进展[10]。
FLOW研究旨在评估司美格鲁肽注射液1.0mg 在T2DM合并CKD患者中预防主要肾脏复合终点事件(包括肾衰竭、肾功能大幅度下降以及肾性死亡或CV死亡)的有效性和安全性。结果显示,与安慰剂相比,司美格鲁肽显著降低主要肾脏事件风险达24%(如图2所示)。在确证性次要终点中,与安慰剂相比,司美格鲁肽显著延缓了估算的肾小球滤过率(eGFR)下降,并显著降低了主要心血管不良事件(MACE)和全因死亡风险[10]。Christoph Wanner教授表示FLOW研究提供了GLP-1RA司美格鲁肽肾脏获益的直接证据,并再次展现了其在心血管及代谢方面的综合获益,有望成为CKM管理的第四大支柱药物。
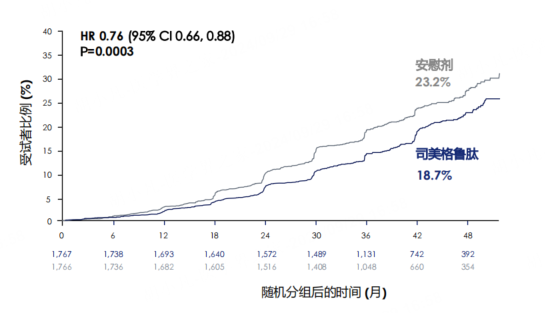
图2:FLOW研究的主要终点[10]
(HR:风险比;CI:置信区间)
对于CKM患者的治疗,目前理想的治疗策略是在患者无禁忌证且耐受的情况下,6个月内完成包括RASi、二甲双胍、他汀类药物、GLP-1RA、SGLT2i和ns-MRA的联合治疗方案。近期研究也证实,与常规治疗相比,联合治疗方案能显著延缓CKD进展和降低全因死亡[11]。
最后,Christoph Wanner教授再次提出,CKD大多数时候并非独立存在,而是CKM多重共病相互关联的一部分,其综合管理至关重要。大多数心脏病门诊仍需要落实肾脏相关检查(尿白蛋白/肌酐比值和eGFR),拯救肾脏可以拯救心脏和生命。
讨论环节

图3:会议讨论环节
Christoph Wanner教授和黄恺教授认为,在心肾疾病发展至终末期之前,临床医生就需要意识到CVD、CKD以及代谢性疾病在病理生理学上的底层关联,在接诊时全面评估患者的心、肾和代谢状态,并予以充分的治疗。CKM的概念能够帮助我们将疾病的治疗窗口提前,让患者拥有更好的预后。两位教授还强调了FLOW研究结果的公布为GLP-1RA类药物在改善T2DM合并CKD患者肾脏结局方面提供了有力的循证医学证据,可能推动相关指南的更新,改变临床实践。此外,Christoph Wanner教授和黄恺教授还指出目前CKM管理的主要挑战是需要提高CKD的临床诊断率,并加强对临床医生的教育,以提高不同科室医生对CKD的重视程度。
第二场:ASCVD抗炎治疗新进展:风险评估与靶点探索
2024年10月11日第二场会议特邀复旦大学附属中山医院钱菊英教授和德国亚琛大学附属医院Florian Kahles教授。在会议的开始,Florian Kahles教授以“从高敏C反应蛋白(hsCRP)与心血管风险评估到ASCVD的抗炎治疗”为题进行了演讲。之后两位心血管专家就“ASCVD与抗炎治疗”相关话题作了经验分享与热烈讨论。

图4:Florian Kahles教授演讲
炎症驱动ASCVD发生和发展
炎症调控是一个复杂的网络,涉及多种炎症细胞的活化、炎症因子的合成与释放及炎症通路的激活。大量的基础和临床研究证实,先天性免疫应答和获得性免疫应答共同驱动了动脉粥样硬化(AS)的进展和随后CV事件的发生[12-14]。因此,找到正确的调控靶点是AS抗炎治疗成功的关键。
CANTOS、COLCOT和LoDoCo2等研究显示,使用抗IL-1β单克隆抗体或低剂量的秋水仙碱可显著降低患者的MACE发生风险[15-17]。基于这些循证证据的累积,在2024 ESC发布的新版《慢性冠脉综合征(CCS)管理指南》中,推荐对患有动脉粥样硬化性冠状动脉疾病的CCS患者,考虑使用低剂量秋水仙碱(0.5mg/天),以降低心梗、卒中风险和减少再血管化治疗的需求(IIa,A)[18]。
推荐hsCRP用于ASCVD残余炎症风险评估和指导抗炎治疗
Florian Kahles教授指出hsCRP能较好地反映机体的炎症水平,逐渐成为除传统危险因素外的重要风险预测因子。研究表明,hsCRP水平升高与ASCVD的发生和发展有着显著的关联。一项30年的随访研究纳入27939名无CVD病史的女性,结果显示,hsCRP、低密度脂蛋白胆固醇(LDL-C)和脂蛋白(a)水平与MACE之间存在显著关联,风险比(HR)分别为1.70(95%CI:1.52~1.90)、1.36(95%CI:1.23~1.52)和1.33(95%CI:1.21~1.47) [19]。在ASCVD二级预防研究中,hsCRP同样显示出较好预测价值。一项纳入84399例成人ASCVD的观察性研究结果显示,与hsCRP<2mg/L的患者相比,hsCRP≥2mg/L的患者MACE风险增加30%(HR 1.30;95%CI:1.27~1.33),心衰风险增加24%(HR 1.24;95%CI:1.20~1.30)及全因死亡增加35%(HR 1.35;95%CI:1.31~1.39) [20]。hsCRP在特定患者群体中也同样具有预测价值。一项CANTOS研究的事后分析显示,在CKD患者中,hsCRP水平升高与MACE风险增加相关[21]。
Florian Kahles教授表示,hsCRP可以帮助识别高风险患者,这些患者可能从抗炎治疗中获益。例如,JUPITER研究中,hsCRP>2mg/L的患者(无ASCVD病史)在接受他汀类药物治疗后,MACE风险显著降低[22]。目前将ASCVD残余炎症风险界定为hsCRP≥2.0mg/L,这一指标作为CVD风险预测因子得到了美国和加拿大相关指南的推荐[23-25](如图5所示)。ESC 2024《慢性冠脉综合征管理指南》中也建议,在对疑似CCS患者进行初步诊断时,应考虑检测hsCRP和/或血浆纤维蛋白原水平(IIa,B)[18]。

图5:指南对检测hsCRP的推荐内容
(ESC:欧洲心脏病学会;ACC:美国心脏病学会;AHA:美国心脏协会;CCS:加拿大心血管病协会)
最后,Florian Kahles教授强调,尽管目前hsCRP尚未被常规纳入CVD管理体系中,但极有望成为与LDL-C同样关键的生物标志物,用于识别ASCVD或CV事件高风险的患者。
讨论环节

图6:会议讨论环节
Florian Kahles教授和钱菊英教授认为,对hsCRP≥2.0mg/L的患者,应考虑更早更及时地接受干预治疗,以降低后续心血管风险;并强调了ASCVD患者的综合管理,如调脂、抗栓、控制血糖和血压,以更好地改善患者的预后。两位教授还强调,对于ASCVD患者的抗炎治疗,需要根据患者的具体情况制定个体化的治疗方案。特别是对于那些hsCRP水平持续≥2.0mg/L、合并CKD或HF的患者,抗炎治疗可能显著降低MACE发生风险,从而改善预后。Florian Kahles教授特别提到靶向白介素-6(IL-6)配体的单克隆抗体—Ziltivekimab临床研究的相关进展, RESCUE研究显示Ziltivekimab能呈剂量依赖性地降低CKD患者hsCRP水平。两位教授期待更多的抗炎治疗靶点和药物出现,为ASCVD患者带来更好的临床获益。
第三场:GLP-1RA类药物在心血管领域的应用进展
2024年10月14日第三场线上会议特邀了北京大学第一医院李建平教授和瑞士伯尔尼大学附属小岛医院Konstantinos Koskinas教授。在李建平教授的主持下,Konstantinos Koskinas教授以“GLP-1RA在CVD中的应用数据更新”为题进行了精彩演讲,分享了GLP-1RA在T2DM或超重/肥胖患者的CV保护、心衰管理、体重控制和肾功能保护等领域的最新应用进展。之后两位心内科专家作了经验分享与讨论。

图7:Konstantinos Koskinas教授演讲
GLP-1RA显著降低T2DM患者CV风险
既往多项临床研究证实了GLP-1RA在T2DM合并CVD/CV高风险患者中的CV获益。例如,SUSTAIN 6研究显示,与安慰剂相比,司美格鲁肽1.0mg显著降低T2DM合并CVD/CV高风险患者的MACE风险26%[26]。基于多项循证研究结果, 2023 ESC《糖尿病患者心血管疾病管理指南》推荐,在T2DM合并ASCVD患者中,应使用经证实具有CV获益的GLP-1RA,以减少CV事件,与基线或目标糖化血红蛋白(HbA1c)水平无关,与联用的降糖药物无关(I,A)[27]。
司美格鲁肽为肥胖合并HFpEF患者带来体重和症状双重改善
Konstantinos Koskinas教授表示,多数射血分数保留心衰(HFpEF)患者合并超重/肥胖,对HFpEF合并肥胖的患者进行有效的体重管理能改善患者的生活质量和运动功能[28-29]。STEP-HFpEF[30]和STEP-HFpEF DM[31]研究证实,在肥胖合并HFpEF患者中,无论是否合并T2DM,司美格鲁肽2.4mg均能在实现体重管理的同时改善心衰症状与体力活动受限。2024 ESC大会中公布的SELECT、FLOW、STEP-HFpEF和STEP-HFpEF DM研究汇总分析[32]结果显示,在HFpEF患者中,与安慰剂相比,司美格鲁肽降低了首次HF恶化/CV死亡风险(HR 0.69;95%CI:0.53~0.89;p=0.0045,图8)。Konstantinos Koskinas教授表示,上述研究结果为HFpEF管理的临床实践提供了新的选择。
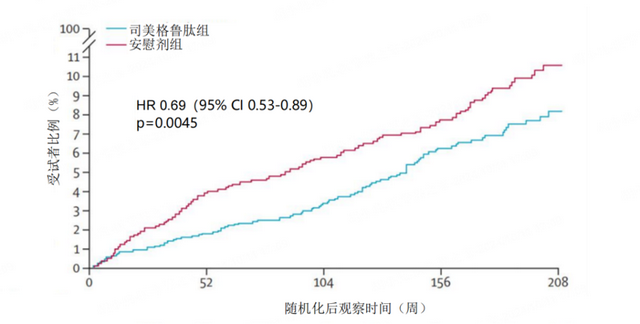
图8:SELECT、FLOW、STEP-HFpEF和STEP-HFpEF DM研究汇总分析结果显示司美格鲁肽显著降低HFpEF患者首次HF恶化/CV死亡风险[32]
(HR:风险比;CI:置信区间)
司美格鲁肽:超重/肥胖合并CVD患者新的治疗选择
Konstantinos Koskinas教授指出,在过去的35年里,ESC成员国肥胖的患病率从9.6%增加至22.5%[33,34]。肥胖/超重增加多种CVD风险,如动脉粥样硬化、HF及心律失常等,约67.5%与高体质指数(BMI)相关的死亡可归因于CVD[35]。有效的体重管理十分必要,然而既往研究中,结合营养干预和强化生活方式干预的体重管理方式在改善CV结局方面未展现出显著效果[34];另一方面,减重手术改善患者CV结局还需随机对照研究进一步证实。因此,在过往的临床实践中缺乏既能有效管理体重、又改善CV结局的治疗手段。
STEP系列研究证实司美格鲁肽2.4mg可显著降低超重/肥胖患者体重最高达17.4%[36]。SELECT研究进一步证实,与安慰剂相比,司美格鲁肽2.4mg可降低超重/肥胖合并CVD,不伴T2DM患者MACE风险20%(HR 0.80;95%CI:0.72~0.90;p<0.001,图9),在有效管理体重的同时可改善患者的心血管结局[37]。

图9:SELECT研究中司美格鲁肽2.4mg显著降低超重/肥胖合并CVD,不伴T2DM患者的MACE风险[37]
(HR:风险比;CI:置信区间)
基于SELECT研究结果,2024 ESC《慢性冠脉综合征管理指南》推荐对于不合并T2DM的超重/肥胖合并CCS患者,应考虑使用GLP-1RA司美格鲁肽,以减少MACE风险(IIa,B)[18]。
最后,Konstantinos Koskinas教授提到,GLP-1RA类药物治疗耐受性良好。临床上常见的不良反应为胃肠道事件,如恶心、呕吐和腹泻等。这些不良反应多为轻中度,且为暂时性,常随着时间的推移而减弱,因此大多数患者治疗可以顺利进行。
讨论环节

图10:会议讨论环节
Konstantinos Koskinas教授和李建平教授认为,GLP-1RA已在T2DM或超重/肥胖患者的心肾保护、HFpEF患者的症状管理等方面展现出了显著效果,逐渐成为心内科医生不可或缺的治疗武器之一。在谈到药物作用机制时,李建平教授提出GLP-1RA类药物的CV获益并非单纯依赖于减重或降糖效果,而是通过多重机制共同作用,例如抗炎作用等。两位教授表示,心内科医生应与内分泌科、肾内科等科室医生紧密合作,特别是在CKM管理中,通过多学科合作,共同制定治疗策略,以达成降糖、减重及靶器官保护等多重治疗效果。
总结
“个性化心血管护理”是2024年ESC的会议主题。无论是CKM的多种疾病共同管理的治疗策略,还是使用生物标志物识别高炎症风险患者给予更积极的治疗,都是以更个体化、更精准的治疗方式为目标,旨在为患者带来更好的长期获益。
参考文献
[1]. Luyckx VA, et al. Reducing major risk factors for chronic kidney disease. Kidney Int Suppl (2011). 2017 Oct;7(2):71-87.
[2]. Ostrominski JW, et al. Prevalence and Overlap of Cardiac, Renal, and Metabolic Conditions in US Adults, 1999-2020. JAMA Cardiol. 2023 Nov 1;8(11):1050-1060.
[3]. Adler AI, et al; UKPDS GROUP. Development and progression of nephropathy in type 2 diabetes: the United Kingdom Prospective Diabetes Study (UKPDS 64). Kidney Int. 2003 Jan;63(1):225-32.
[4]. Luyckx VA, et al. Reducing major risk factors for chronic kidney disease. Kidney Int Suppl (2011). 2017 Oct;7(2):71-87.
[5]. Khan MS, et al. Managing Heart Failure in Patients on Dialysis: State-of-the-Art Review. J Card Fail. 2023 Jan; 29(1):87-107.
[6]. Visseren FLJ, et al; ESC National Cardiac Societies; ESC Scientific Document Group. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021 Sep 7;42(34):3227-3337.
[7]. Brenner BM, et al; RENAAL Study Investigators. Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med. 2001 Sep 20;345(12):861-9.
[8]. Heerspink HJL, et al; DAPA-CKD Trial Committees and Investigators. Dapagliflozin in Patients with Chronic Kidney Disease. N Engl J Med. 2020 Oct 8;383(15):1436-1446.
[9]. Bakris GL, et al; FIDELIO-DKD Investigators. Effect of Finerenone on Chronic Kidney Disease Outcomes in Type 2 Diabetes. N Engl J Med. 2020 Dec 3;383(23):2219-2229.
[10]. Perkovic V, et al; FLOW Trial Committees and Investigators. Effects of Semaglutide on Chronic Kidney Disease in Patients with Type 2 Diabetes. N Engl J Med. 2024 Jul 11;391(2):109-121.
[11]. Neuen BL, et al. Estimated Lifetime Cardiovascular, Kidney, and Mortality Benefits of Combination Treatment With SGLT2 Inhibitors, GLP-1 Receptor Agonists, and Nonsteroidal MRA Compared With Conventional Care in Patients With Type 2 Diabetes and Albuminuria. Circulation. 2024 Feb 6;149(6):450-462.
[12]. Libby P, et al. Leukocytes Link Local and Systemic Inflammation in Ischemic Cardiovascular Disease: An Expanded "Cardiovascular Continuum". J Am Coll Cardiol. 2016 Mar 8;67(9):1091-1103.
[13]. Janssen H, et al. Monocytes re-enter the bone marrow during fasting and alter the host response to infection. Immunity. 2023 Apr 11;56(4):783-796.e7.
[14]. Swirski FK, Nahrendorf M. Cardioimmunology: the immune system in cardiac homeostasis and disease. Nat Rev Immunol. 2018 Dec;18(12):733-744.
[15]. Ridker PM, et al; CANTOS Trial Group. Antiinflammatory Therapy with Canakinumab for Atherosclerotic Disease. N Engl J Med. 2017 Sep 21;377(12):1119-1131.
[16]. Tardif JC, et al. Efficacy and Safety of Low-Dose Colchicine after Myocardial Infarction. N Engl J Med. 2019 Dec 26;381(26):2497-2505.
[17]. Nidorf SM, et al; LoDoCo2 Trial Investigators. Colchicine in Patients with Chronic Coronary Disease. N Engl J Med. 2020 Nov 5;383(19):1838-1847.
[18]. Vrints C, et al. 2024 ESC Guidelines for the management of chronic coronary syndromes. Eur Heart J. 2024 Sep 29;45(36):3415-3537.
[19]. Ridker PM, et al. Inflammation, Cholesterol, Lipoprotein(a), and 30-Year Cardiovascular Outcomes in Women. N Engl J Med. 2024 Aug 31.
[20]. Mazhar F, et al. Systemic inflammation and health outcomes in patients receiving treatment for atherosclerotic cardiovascular disease. Eur Heart J. 2024 Aug 30:ehae557.
[21]. Ridker PM, et al. Inflammation drives residual risk in chronic kidney disease: a CANTOS substudy. Eur Heart J. 2022 Dec 7;43(46):4832-4844.
[22]. Ridker PM, et al; JUPITER Study Group. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein. N Engl J Med. 2008 Nov 20;359(21):2195-207.
[23]. Lepojärvi ES, et al. Usefulness of Highly Sensitive Troponin as a Predictor of Short-Term Outcome in Patients With Diabetes Mellitus and Stable Coronary Artery Disease (from the ARTEMIS Study). Am J Cardiol. 2016 Feb 15;117(4):515-521.
[24]. Grundy SM, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/ Guideline on the Management of Blood Cholesterol: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019 Jun 18;139(25):e1082-e1143.
[25]. Pearson GJ, et al. 2021 Canadian Cardiovascular Society Guidelines for the Management of Dyslipidemia for the Prevention of Cardiovascular Disease in Adults. Can J Cardiol. 2021 Aug;37(8):1129-1150.
[26]. Marso SP, et al; SUSTAIN-6 Investigators. Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med. 2016 Nov 10;375(19):1834-1844.
[27]. Marx N, et al; ESC Scientific Document Group. 2023 ESC Guidelines for the management of cardiovascular disease in patients with diabetes. Eur Heart J. 2023 Oct 14;44(39):4043-4140.
[28]. Kitzman DW, Shah SJ. The HFpEF Obesity Phenotype: The Elephant in the Room. J Am Coll Cardiol. 2016 Jul 12;68(2):200-3.
[29]. Kittleson MM, et al. 2023 ACC Expert Consensus Decision Pathway on Management of Heart Failure With Preserved Ejection Fraction: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol. 2023 May 9;81(18):1835-1878.
[30]. Kosiborod MN, et al; STEP-HFpEF Trial Committees and Investigators. Semaglutide in Patients with Heart Failure with Preserved Ejection Fraction and Obesity. N Engl J Med. 2023 Sep 21;389(12):1069-1084.
[31]. Kosiborod MN, et al; STEP-HFpEF DM Trial Committees and Investigators. Semaglutide in Patients with Obesity-Related Heart Failure and Type 2 Diabetes. N Engl J Med. 2024 Apr 18;390(15):1394-1407.
[32]. Kosiborod MN, et al; SELECT, FLOW, STEP-HFpEF, and STEP-HFpEF DM Trial Committees and Investigators. Semaglutide versus placebo in patients with heart failure and mildly reduced or preserved ejection fraction: a pooled analysis of the SELECT, FLOW, STEP-HFpEF, and STEP-HFpEF DM randomised trials. Lancet. 2024 Sep 7;404(10456):949-961.
[33]. Timmis A, et al; Atlas Writing Group, European Society of Cardiology. European Society of Cardiology: cardiovascular disease statistics 2021. Eur Heart J. 2022 Feb 22;43(8):716-799.
[34]. Koskinas KC, et al; ESC Scientific Document Group. Obesity and cardiovascular disease: an ESC clinical consensus statement. Eur Heart J. 2024 Oct 7;45(38):4063-4098.
[35]. GBD 2015 Obesity Collaborators; Health Effects of Overweight and Obesity in 195 Countries over 25 Years. N Engl J Med. 2017 Jul 6;377(1):13-27.
[36]. Rubino D, et al; STEP 4 Investigators. Effect of Continued Weekly Subcutaneous Semaglutide vs Placebo on Weight Loss Maintenance in Adults With Overweight or Obesity: The STEP 4 Randomized Clinical Trial. JAMA. 2021 Apr 13;325(14):1414-1425.
[37]. Lincoff AM, et al; SELECT Trial Investigators. Semaglutide and Cardiovascular Outcomes in Obesity without Diabetes. N Engl J Med. 2023 Dec 14;389(24):2221-2232.