作者:齐齐 蔡青山 邹兴武 胡钦 周建英
第一作者单位:浙江大学医学院附属第一医院呼吸与危重症医学科
通信作者:周建英,浙江大学医学院附属第一医院呼吸与危重症医学科
引用本文: 齐齐, 蔡青山, 邹兴武, 等. 支气管内超声引导下经支气管针吸活检联合Xpert MTB/RIF对胸内淋巴结结核的诊断价值及影响因素分析[J]. 中华结核和呼吸杂志, 2024, 47(8): 754-760. DOI: 10.3760/cma.j.cn112147-20240606-00314.

摘要
目的评估支气管内超声引导下经支气管针吸活检(EBUS-TBNA)穿刺获取胸内淋巴结样本联合应用利福平耐药实时荧光定量核酸扩增检测(Xpert MTB/RIF,Xpert)用于诊断胸内淋巴结结核的敏感度,并分析其影响因素。方法收集2018年3月至2021年6月在浙江省中西医结合医院疑似胸内淋巴结结核并行EBUS-TBNA的患者106例[男55例,女51例,年龄(45.1±18.6)岁],包括后续诊断为胸内淋巴结结核患者64例,非结核病患者42例。纳入患者的胸内淋巴结穿刺样本开展Xpert检测和传统病原学检测,分析不同检测方法及不同方法组合的阳性结果,并采用单因素和多因素logistic回归分析Xpert独立检测阳性的影响因素。结果Xpert的敏感度为65.6%(95% CI:52.7%~77.1%),特异度为97.6%(95% CI:87.4%~99.9%),阳性预测值为97.7%(95% CI:85.7%~99.7%),阴性预测值为65.1%(95% CI:57.0%~72.4%)。Xpert单独检测的阳性率(65.6%,42/64)与MGIT960、组织病理学和Xpert联合检测阳性率(70.3%,45/64)比较差异无统计学意义( P=0.570)。多因素logistic回归分析发现病变淋巴结位于纵隔( OR=5.84,95% CI:1.11~30.70, P=0.037)、淋巴结内出现坏死( OR=6.32,95% CI:1.46~27.38, P=0.014)、淋巴结轴向深度≥17 mm( OR=6.61,95% CI:1.41~30.97, P=0.017)是Xpert检测阳性的促进因素。结论EBUS-TBNA联合Xpert检测对胸内淋巴结结核具有较高的临床诊断价值,当穿刺样本较少时,可优选Xpert检测。穿刺时选取病变位于纵隔、淋巴结内出现坏死、淋巴结轴向深度≥17 mm的淋巴结进行穿刺可提高Xpert检测阳性率。胸内淋巴结结核(intrathoracic tuberculous lymphadenitis)是结核分枝杆菌感染人体深部淋巴结(纵隔、肺门)后引起的慢性特异性炎症。由于胸内病变淋巴组织的获取手段有限且组织获取量少等原因,给该病的早期诊断带来不小的困难,尤其当肺实质未受累时,仅凭普通支气管镜下肺泡灌洗及刷检难以达到明确诊断的目的。支气管内超声引导下经支气管针吸活检(endobronchial ultrasound-guided transbronchial needle aspiration,EBUS-TBNA)是近些年逐渐兴起的气管镜介入诊疗技术,因其对气道邻近淋巴结定位精准、穿刺并发症少等优点,成为诊断胸内淋巴结疾病的重要技术手段 [ 1 ] 。目前结核病诊断的金标准仍然是培养(包括液体培养),但EBUS-TBNA穿刺标本培养阳性率低、用时长,究其原因主要与淋巴结内细菌载量低有关 [ 2 ] ,因此需要联合更精准、快速的检测手段提高检测阳性率。随着分子生物学诊断的兴起,以利福平耐药实时荧光定量核酸扩增检测(Xpert MTB/RIF,Xpert)为代表的新兴检测手段逐渐运用于淋巴结结核的诊断,取得了不错的效果 [ 3 ] 。鉴于此,本文评估了EBUS-TBNA穿刺胸内淋巴结样本联合Xpert检测的阳性率,并对该方法检测阳性的影响因素进行分析,以指导临床有目的选择EBUS-TBNA穿刺部位,提高Xpert检测敏感度。对象与方法
一、研究对象采用回顾性病例对照研究方法,纳入2018年3月至2021年6月浙江省中西医结合医院诊治的疑似胸内淋巴结结核患者106例,其中男55例,女51例,年龄(45.1±18.6)岁。所有患者均进行了EBUS-TBNA检查。经综合诊断,最终纳入病例被诊断为胸内淋巴结结核患者64例,非结核病患者42例。纳入标准:(1)患者肺部增强CT示纵隔淋巴结和(或)肺门淋巴结最大短径>1.0 cm;(2)患者对EBUS-TBNA具有耐受性;(3)患者或监护人签署支气管检查知情同意书。排除标准:(1)已怀孕或正在哺乳者;(2)HIV阳性者;(3)高血压未控制或患有严重心、脑血管疾病者;(4)有凝血功能障碍或出血倾向者;(5)3个月内出现脑梗死或脑出血者。以肺结核诊断(WS 288-2017) [ 4 ] 及结核病分类(WS 196-2017) [ 5 ] 为标准对胸内淋巴结结核患者进行诊断,包括病原学确诊和临床诊断。病原学确诊患者是指穿刺样本涂片和培养任一检测获得阳性结果,并排除非结核分枝杆菌病;临床诊断患者是指缺乏病原学诊断依据,但根据患者的临床症状和体征初步诊断为胸内淋巴结结核,且经抗结核治疗随访至少6个月后,患者临床及影像学明显好转。非结核病组患者是指排除结核病的其他胸内淋巴结疾病患者,包括肺癌、真菌感染、非结核分枝杆菌感染、尘肺、结节病等。本研究通过医院伦理委员会审核同意,批件号:[2022]研审第(017)号。二、方法(一)设备BF-UC260FW 超声电子支气管内窥镜、EU-ME2 PREMIER PLUS 超声内镜图像处理设备、NA-201SX-4022专用穿刺针(日本奥林巴斯公司),Bactec MGIT 960液体培养系统(美国 BD公司),Xpert检测系统及检测试剂盒(美国赛沛公司)。(二)标本收集收集纳入的106例患者的淋巴结穿刺样本。要求:首先对患者进行普通气管镜检查,评估气管支气管各叶段内管腔情况,随后进行超声支气管镜检查,利用超声模式依次探测目标淋巴结并进行淋巴结大小及轴向深度的测量,确定好穿刺部位后经气管镜工作孔道插入专用穿刺针,在超声实时定位下进行淋巴结穿刺,将所获得的标本收集于离心管内,将离心管内的组织标本取出经甲醛固定后送组织病理学检查,其余穿刺液分送Xpert、MGIT 960培养、涂片抗酸染色。(三)研究内容1. 收集106例患者通过EBUS-TBNA获取的淋巴结组织样本送Xpert、MGIT960、组织病理学检测后的资料,计算三种检测方法对胸内淋巴结结核诊断的敏感度、特异度、阳性预测值和阴性预测值,评价三种方法的诊断效率。2. 对比Xpert单独检测敏感度与Xpert、MGIT960和组织病理学联合检测敏感度差异。3. 采用单因素和多因素logistic回归分析促进胸内淋巴结结核患者EBUS-TBNA穿刺样本Xpert检测阳性的影响因素。三、统计学处理采用SPSS 25.0统计学软件进行统计学分析,符合正态分布的计量资料用 x¯±sx¯±s 表示,不符合正态分布的计量资料用 M( Q 1, Q 3)表示,组间比较采用两独立样本 t检验;计数资料用构成比或例(%)表示,组间比较采用χ 2检验或Fisher精确概率检验;使用Medcalc 19.0.4软件计算三种检测方法的敏感度、特异度、阳性预测值、阴性预测值;使用在线作图软件VENNY 2.1绘制韦恩图;使用GraphPad Prism 8.0.2软件绘制受试者工作特征曲线; P<0.05为差异具有统计学意义。结果
一、患者基线人口学特征
106例患者中,诊断为胸内淋巴结结核患者64例,病变淋巴结共计127组,位于纵隔区91组(71.7%),位于肺门及周围区36组(28.3%);诊断为非结核病患者42例,病变淋巴结共计85组,位于纵隔区58组(68.2%),位于肺门及周围区27组(31.8%)。两组在年龄、性别、血γ-干扰素释放试验结果、是否合并2型糖尿病的差异均有统计学意义(均 P<0.05, 表1 )。

二、以纳入患者的最终出院诊断为参考评价Xpert的诊断价值
在纳入的106例患者中,Xpert的敏感度(65.6%)明显高于MGIT 960培养(32.8%)和组织病理学(20.3%),差异均有统计学意义(χ 2=13.79, P<0.001;χ 2=26.81, P<0.001)。三种检测方法对穿刺样本的检测结果见 表2 。
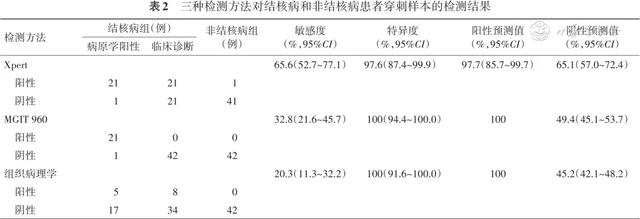
三、胸内淋巴结结核综合诊断阳性患者分布情况
64例诊断为胸内淋巴结结核的患者中,有4例Xpert、MGIT 960和组织病理学检测均可确诊( 图1 )。Xpert的敏感度为65.6%(42/64),纳入的患者中有15例患者仅Xpert获得阳性检出结果,为三同检测方法中独立检测阳性最多的检测方法。联合Xpert、MGIT 960和组织病理学三种方法获得的敏感度为(70.3%,45/64),相较Xpert单独的敏感度差异无统计学意义(χ 2=0.32, P=0.570)。
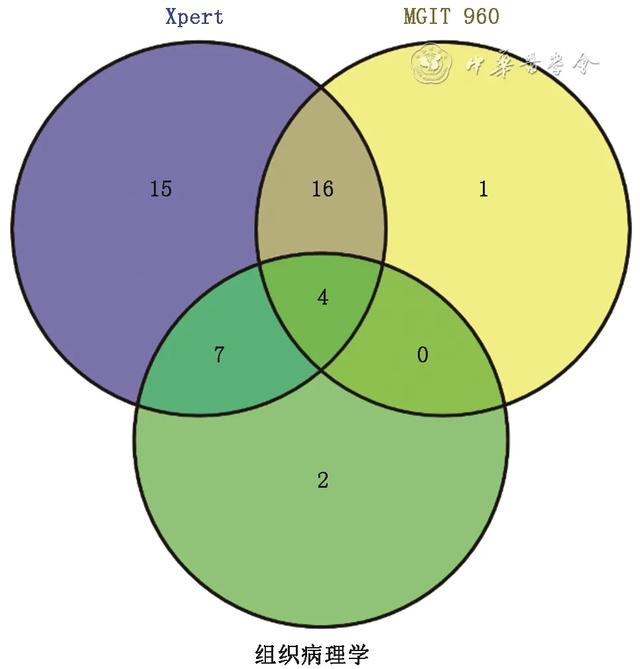
图1 Xpert、MGIT 960、组织病理学三种检测方法诊断胸内淋巴结结核患者的韦恩图(数字表示例数)
四、确诊胸内淋巴结结核患者Xpert检测结果阳性的单因素分析
对64例确诊胸内淋巴结结核患者的年龄、性别、体质量指数、淋巴结受累部位、淋巴结结内坏死、淋巴结轴向深度、淋巴结穿刺次数、穿刺前有无抗结核治疗进行单因素分析,结果显示淋巴结受累部位、淋巴结内有无坏死、淋巴结轴向深度是Xpert获得阳性检出结果的影响因素( 表3 )。
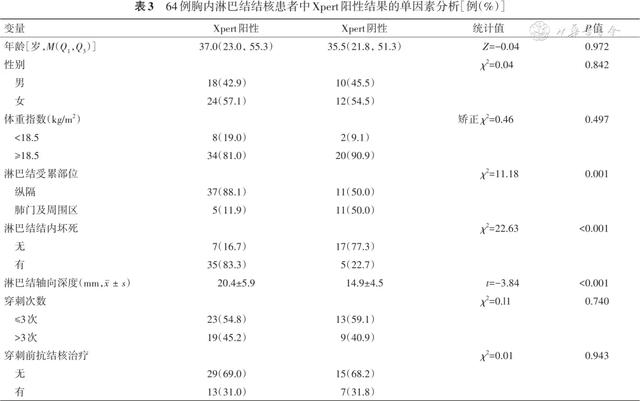
五、确诊胸内淋巴结结核患者Xpert检测结果阳性的多因素logistic回归分析
将单因素分析中具有统计学意义的指标进行多因素logistic回归分析,其中淋巴结轴向深度根据AUC选取了17 mm作为Cutoff值转换为二分类变量( 图2 )。结果显示淋巴结受累部位为纵隔( OR=5.84,95% CI:1.11~30.70, P=0.037)、淋巴结内出现坏死( OR=6.32,95% CI:1.46~27.38, P=0.014)、淋巴结轴向深度≥17 mm( OR=6.61,95% CI:1.41~30.97, P=0.017)是EBUS-TBNA穿刺样本Xpert检测阳性的促进因素( 表4 )。

图2 淋巴结轴向深度与胸内淋巴结结核穿刺样本Xpert检测阳性结果的受试者工作特征曲线

讨论
胸内淋巴结结核(纵隔、肺门淋巴结)因与气管支气管的解剖关系密切,常常会累及并穿透气道管壁,形成淋巴结瘘型气管支气管结核,引起持续排菌和病灶播散,因此早期诊断、早期治疗尤为重要。随着超声支气管镜技术的不断发展,EBUS-TBNA用于诊断胸内淋巴结结核的研究越来越多,其已被证实为一种高效、快捷的诊断方式 [ 6 , 7 ] 。Xpert是以半巢式实时荧光定量PCR技术为基础的分子检测技术,同时还能检测利福平耐药突变基因。2013年被世界卫生组织推荐为肺结核和肺外结核的诊断工具 [ 8 ] ,该方法能检测出结核分枝杆菌载量较低的标本 [ 9 ] 。国外有研究指出,在结核分枝杆菌载量低的纵隔淋巴结穿刺样本中,使用Xpert检测阳性率为68.2% [ 10 ] 。另一项针对浅表淋巴结结核的研究中,Xpert检测阳性率为62.7% [ 11 ] ,均与本研究Xpert检测阳性率相近(65.6%)。而在儿童淋巴结结核中,国外一项前瞻性研究纳入79例儿童患者,年龄8周至16岁,细针抽吸活检样本Xpert检测敏感度与特异度分别为58%和93% [ 12 ] 。本研究纳入儿童患者仅6例,其中5例诊断胸内淋巴结结核,Xpert检测阳性比例(4/5),高于国外研究,考虑与样本量过少,存在抽样误差有关。在临床操作中由于穿刺组织样本量少,如何优化选择检测手段,从而提高诊断阳性率成为临床上亟待解决的问题。相比于单独Xpert检测,联合应用Xpert、MGIT 960、组织病理学检测并没有明显提高诊断阳性率(70.3%比65.6%, P=0.570),提示临床上怀疑胸内淋巴结结核的患者在应用EBUS-TBNA技术取样较少时,优先送Xpert检查可保证检测阳性率。但需要强调的是单纯Xpert检测不能作为疗效评估指标 [ 13 , 14 ] ,只能用于结核病诊断,尤其对于既往有肺结核病史患者,需结合培养结果综合判断。本研究中有1例患者Xpert检测阳性,但最终组织病理学提示小细胞癌。说明Xpert检测存在假阳性可能,国内学者杨澄清 [ 15 ] 也有类似的病例报告,提醒我们临床上对于肺部影像学需要鉴别诊断又缺乏其他结核病诊断依据时,仅Xpert阳性需要结合培养及组织病理学综合判断。对于如何提高Xpert检测阳性率,国内学者Sun等 [ 16 ] 研究发现淋巴结短轴直径是与病理、涂片和培养阳性结果相关的独立危险因素。淋巴结短轴直径越大意味着淋巴结体积越大,根据国外学者在动物模型上的研究,淋巴结肿大与细菌负荷增加有关 [ 17 ] 。但我们在临床操作中发现,影响EBUS-TBNA标本检测阳性更直接的因素是穿刺时淋巴结沿穿刺方向的轴向深度,进一步多因素logistic回归分析发现淋巴结轴向深度≥17 mm是Xpert检测阳性的促进因素( OR=6.61,95% CI:1.41~30.97)。分析还发现病变淋巴结位于纵隔( OR=5.84,95% CI:1.11~30.70)也是EBUS-TBNA穿刺标本Xpert检测阳性的促进因素。本研究中胸内淋巴结结核患者中纵隔淋巴结受累占多数(71.7%),提示纵隔淋巴结为结核好发位置,推测与肺实质受结核分枝杆菌感染后淋巴引流扩散至纵隔内有关 [ 18 ] 。另外淋巴结结内坏死( OR=6.32,95% CI:1.46~27.38)也是穿刺标本获得Xpert检测阳性结果的促进因素。早前国外即有研究发现,结核分枝杆菌感染人体后引发宿主免疫反应,最典型的组织病理学特征是肉芽肿形成,但肉芽肿分布区域内结核分枝杆菌含量低 [ 19 ] ,而淋巴结内干酪样坏死区却是细菌生长的“重灾区” [ 20 , 21 ] 。Lin等 [ 22 ] 利用EBUS-TBNA冲洗液进行结核分枝杆菌聚合酶链反应检测发现具有坏死成分的淋巴结具有更高的敏感度。本研究结果进一步证明穿刺时选取伴有坏死的淋巴结作为活检目标,可提高Xpert检测阳性率。综上,本研究发现对EBUS-TBNA活检组织开展Xpert检测有助于提高胸内淋巴结结核的确诊率,且单独应用Xpert与联合应用Xpert、MGIT960液体培养和组织病理学检测获得相仿的敏感度,提示当活检组织标本量较低时,应优先考虑开展Xpert检测。