
我们都知道,小细胞肺癌的侵袭程度很高。
往往在人们还未察觉之时,它就已经突破原本的限制,在肺部以及其他器官迅速扩散。这就使得很多患者在发现病情时,已经错过了最佳的治疗时机,从而增加了后续治疗的难度。
同时,由于它的恶性程度高,常规的治疗方法难以对其形成有效的遏制。化疗虽然在一定程度上能够抑制肿瘤的生长,但副作用也十分明显。
放疗虽然可以精准地打击肿瘤细胞,但也可能对周围的正常组织造成伤害。
而靶向治疗,在大多数情况下并不适合小细胞肺癌。
高度的侵袭性+有限的治疗手段,才会令人们对其谈之色变。
好在,免疫治疗的诞生,为小细胞肺癌的诊疗带来了一线生机。
多项研究(IMpower133、CASPIAN)表明,基于化疗和免疫的联合疗法,可为小细胞肺癌患者带来更好的生存获益。
那么,在真实世界中的具体疗效究竟如何呢?
今天就来跟大家分享一位广泛期小细胞肺癌患者的诊疗资料。

病例介绍
2024年7月,59岁男性患者因右侧腰痛反复发作,前往当地医院就诊。
对症处理后症状没有好转,后行PET/CT检查:
结果显示,左肺下叶4.2 cm高代谢肿块(SUVmax 12.8),纵隔及左肺门多发淋巴结肿大,第9胸椎旁软组织结节,以及右输尿管上段占位性病变;与此同时,肺部还有小结节,考虑转移瘤表现。

肺癌罕见输尿管转移,考虑双原发的可能性较大。
双原发:原发的肺癌+原发的泌尿系恶性肿瘤,两者没有相关性。
于是,同步开展上下活检。胸部予以CT引导穿刺,而腹部因为病灶位置较深,评估后决定开展微创手术治疗。最终病理结果符合小细胞肺癌输尿管转移诊断。
在患者的身体完全康复后,我们第一时间给他上了化疗联合免疫治疗。
免疫药物选择在小细胞肺癌领域有出色临床数据的度伐利尤单抗(英飞凡)。随后,患者的肿瘤标志物迅速下降,神经特异性烯醇化酶从基线的21.2 ng/mL 降至 10.2 ng/mL。

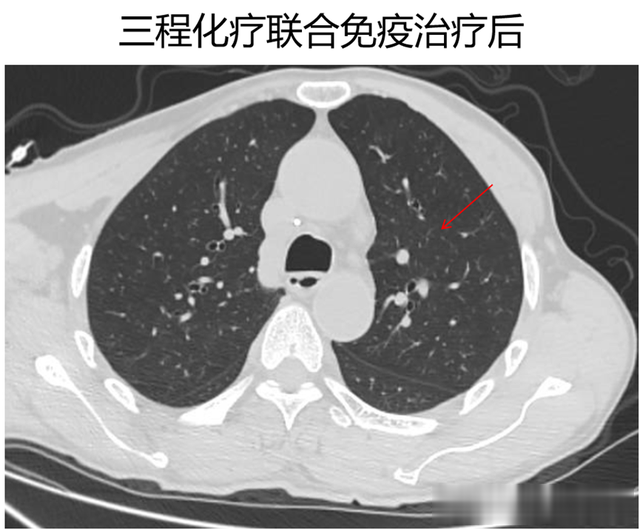
肺部原发肿块在化疗联合免疫治疗后迅速缩小,三程化疗联合免疫治疗后,肺肿物直径从4.2厘米缩小到1.5厘米。


治疗后,肺部淋巴结迅速缩小,转移瘤也消失不见。


写在最后
小细胞肺癌恶性程度很高,在这名患者身上,甚至出现了较为罕见的输尿管转移。
这也说明,强烈的侵袭性足以让肿瘤细胞突破常规的限制,出现在原本不容易发生转移的区域。
但是,在化疗联合免疫治疗的双重攻击模式下,病灶迅速缩小甚至消失,病情得到了有效的控制。
该患者在治疗4次有效后,选择采用同样的治疗方案,但转回当地继续治疗。
根据病人的回访信息,目前仍未见复发征象。
免疫治疗的出现,确实给这部分顽固难治的肺癌,带来了更大的希望和可能性。
它告诉我们,即使在面对最凶险的疾病时,医学的不断探索和进步也能为患者开辟出一条生路。
未来,或许会有更多的患者能像这位患者一样,在绝境中找到生机,在与病魔的较量中赢得胜利。
