作者:常虹,张阳,张立志,郭航,卢彦,李亚君,崔林雨,张志成,郭文治
近年来,脊柱外科手术已成为增长最快的外科手术类别之一。腰椎后路手术是目前治疗腰椎退行性变的主要手段,其疗效确切,但手术切口的中重度炎性疼痛及自身神经根性疼痛严重影响患者康复。多模式镇痛是指将多种不同机制的药物或不同的镇痛方法联合应用,以减少各种镇痛药的副作用,获得良好的镇痛效果,如阿片类药联合非甾体抗炎药(nonsteroidal antiinflammatory drugs, NSAIDs)、硬膜外镇痛、切口局部浸润镇痛、区域阻滞技术等。硬膜外镇痛因存在感染、穿刺失败等并发症,已被列为腰椎手术的相对禁忌证;切口局部浸润镇痛则作用时间短、效果差;而大剂量使用阿片类药物会引起术后恶心呕吐、呼吸抑制等并发症。因此,应用区域阻滞技术的多模式镇痛策略是患者术后加速康复外科(enhanced recovery after surgery, ERAS)管理的关键干预措施。
超声引导下竖脊肌平面阻滞(erector spinal plane block, ESPB)是一种新型区域阻滞技术,最早用于治疗胸部神经病理性疼痛,具有远离重要脏器和血管、不易发生气胸和血肿等优点,广泛用于外科领域的围手术期镇痛。目前,关于ESPB应用于腰椎手术患者的多模式镇痛策略的研究仍较少。因此,本研究旨在探讨复合ESPB的多模式镇痛策略对腰椎后路手术患者ERAS管理的影响,为脊柱外科手术多模式镇痛方案提供参考。
一、手术方法选择因腰椎退行性疾病行腰椎后路手术的80例患者,年龄18~78岁,平均(46.0±16.8)岁。采用随机数字表法随机分为ESPB组40例,于全身麻醉后进行ESPB;非ESPB组40例,不进行ESPB。
1、操作方法:
患者取俯卧位,定位手术椎体并标记目标靶点,在严格的无菌条件下,通过低频凸阵超声探头识别相应腰椎横突与竖脊肌,使用一次性神经刺激针以平面内法进针,见针尖到达横突位置竖脊肌下时,注入2~3mL等渗盐水确认针尖位置,回抽无血无气后,将局部麻醉药注射至竖脊肌与横突之间,超声检查观察药液扩散至手术节段横突提示局部阻滞成功(图1)。ESPB组缓慢推注0.25%罗哌卡因20mL,对侧进行同样的操作,非ESPB组不进行ESPB。
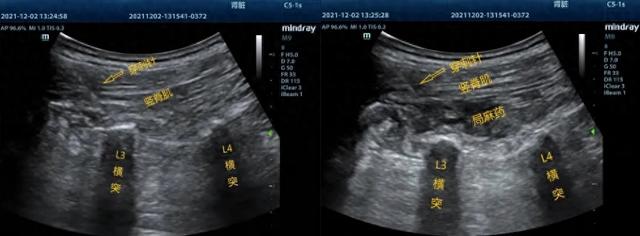
图1 ESPB前后的超声图像
2、ERAS路径表:
所有处理严格按照ERAS路径表(表1)内容执行。

3、麻醉方法:
所有患者术前2h冲服电解质固体饮料15g(宝矿力水特)200 mL,禁食6h。进入手术室后建立静脉通路,常规监护。采用静脉快速诱导,舒芬太尼0.4μg/kg,丙泊酚中长链2mg/kg,罗库溴铵0.6mg/kg,待肌松药起效后,行气管插管机械通气。术中使用七氟烷(1%)、丙泊酚4~6mg/(kg·h)和瑞芬太尼0.1~0.2μg/(kg·min)进行麻醉维持,维持脑电双频指数(bispectral index, BIS)40~60。术中采用肺保护低通气策略、限制性补液。手术结束前15min停止输注麻醉药物。术后均采用患者静脉自控镇痛(patient controlled intravenous analgesia, PCIA),配方为舒芬太尼2.0μg/kg+昂丹司琼16mg+0.9%氯化钠液至100 mL。所有患者均在术后30min给予氟比洛芬酯100mg静脉滴注,每日2次。使用帕瑞昔布钠40mg肌内注射作为补救镇痛。如镇痛期间出现明显恶心呕吐等不适,立即停止使用。
4、手术方法:
C型臂X线机透视定位手术节段并准确定位皮肤切口,切开皮肤进行皮下阻滞,沿中线切开腰背筋膜,剥离两侧椎旁肌肉,显露椎弓根钉进钉点,C型臂X线机透视下确认后植入椎弓根螺钉。行椎间融合内固定术的患者,切除部分椎板关节突,切除椎间盘,清理软骨终板,植入自体骨与异体骨混合后,植入椎间融合器;行动态内固定术的患者,仅行开窗减压间盘切除。仔细止血,反复冲洗手术切口,放置负压引流管,逐层关闭切口。
二、结果1、一般资料比较:
两组患者的年龄、性别、体重指数(body mass index, BMI)、手术时长、椎体节段、术前Oswestry功能障碍指数(Oswestry disability index, ODI)、手术方式差异无统计学意义(P>0.05)。见表2。

2、术后静息和运动(翻身)VAS评分比较:
与非ESPB组相比,ESPB组患者术后2h、12h的静息和运动(翻身)VAS评分均降低(P<0.05);而两组术后18h、24h的静息和运动(翻身)VAS评分比较差异无统计学意义。见表3。

3、围手术期阿片类药物使用量及镇痛需求比较:
与非ESPB组比较,ESPB组阿片类药物用量减少(P<0.05),补救镇痛情况少(P<0.05),首次按压镇痛泵时间推迟(P<0.05)。见表4。

4、围手术期应激指标比较:
与非ESPB组比较,术中(切皮15min)和术后ESPB组的血糖和血清皮质醇浓度降低(P<0.05)。见表5。

5、术后恢复指标比较:
EPSB组患者首次排气时间、术后首次下床活动时间均较非ESPB组提前,患者满意度较非ESPB组提高,而术后住院时间两组比较差异无统计学意义(P>0.05)。见表6。

6、术后不良反应发生率比较:
两组患者的术后不良反应发生率比较,差异无统计学意义(P>0.05)。见表7。
 三、讨论
三、讨论腰椎后路手术是脊柱外科最常见的手术方式之一,其效果确切但术后切口及本身的神经根性疼痛会引起外周和中枢释放大量炎性介质,导致患者不愿早期翻身活动,造成康复延迟。而目前的多模式镇痛方法存在镇痛效果不完善、作用持续时间短、大剂量阿片类药物使用导致术后并发症增加等缺点,因此,复合区域阻滞技术在ERAS管理多模式镇痛策略中显得尤为重要,然而没有标准化及缺少有效数据使其在ERAS实施过程中受到影响。ESPB是一种新型区域阻滞技术,在超声的可视化引导下,将局麻药注射至竖脊肌深面与横突间的平面内。腰段脊神经穿椎间孔后发出脊神经背支支配背部皮肤感觉,而竖脊肌与腰椎横突间的胸腰筋膜深层从胸椎延续到腰椎,药物会沿着胸腰筋膜深层进行头尾扩散,相邻节段的脊神经背支也会受到阻滞,从而发挥镇痛作用。
本研究选择手术椎体的上两个节段为目标椎体横突,从头侧向尾侧进针,行双侧ESPB,每侧注入20mL局麻药。术后测量阻滞范围,均可覆盖手术切口,提供满意镇痛。该方法既避免了进针点距离术区太近而增加感染风险,又因腰椎生理性前凸形成的重力作用及由头侧向尾侧的进针方向而保证药液向手术椎体扩散,进而确保阻滞效果,但考虑到医学伦理问题未对非ESPB组患者进行假注射。
研究表明,脊柱手术术后第1日是疼痛的关键期,患者疼痛评分可高达7分,充分镇痛有助于患者术后早期活动,减少因术后疼痛引起的应激反应和器官功能障碍,这是术后康复的先决条件,结果显示,ESPB组患者术后12h VAS评分降低,阿片类药物用量减少,可能由于罗哌卡因为中长效局麻药,单次神经阻滞作用时间在8~12h;其次,局部麻醉药注射在竖脊肌筋膜间,避免了手术过程中的冲洗,提高了镇痛质量,持续时间甚至超过12h;表明ESPB可以有效阻断伤害性刺激向中枢传导,改善术后早期镇痛效果。因此,将ESPB作为脊柱手术术后第1日镇痛策略的一部分,有利于患者早期恢复。由于ESPB是较深的平面阻滞,术前操作患者依从性较差,也会增加患者应激反应,影响术中血流动力学平稳,因此本研究在全身麻醉后进行阻滞。此外,本研究还发现,ESPB组患者术中、术后的血糖、皮质醇等应激指标降低,表明复合ESPB的镇痛方式可减轻患者的应激反应。
从患者术后恢复情况来看,ESPB组患者首次排气时间、术后首次下地时间均有所提前,患者满意度有所提高,说明ESPB能通过有效减轻术后疼痛而加速胃肠功能恢复。不良反应发生情况显示,ESPB组较非ESPB组减少,但差异无统计学意义,可能与样本量较少有关。有报道提出行大容量、高浓度ESPB后出现股四头肌肌力减弱、运动无力并发症,因此,本研究选用低浓度罗哌卡因来避免运动阻滞,效果良好。然而,本研究仍存在不足之处,如血糖、血清皮质醇水平可能受到当前代谢状况及采血时间等影响,未来需要多中心的随机对照试验,以更客观地评估复合ESPB的多模式镇痛策略在腰椎后路手术中的应用效果。
四、结论复合ESPB的多模式镇痛策略在腰椎后路手术中效果确切,安全性、可行性较高,且减少阿片类药物用量,降低围手术期应激反应,不增加不良反应的发生率,满意度更高,优化了腰椎后路手术的ERAS路径,为脊柱外科ERAS路径中多模式镇痛策略提供了一定参考价值。
文献原文:常虹, 张阳, 张立志, 等 . 复合竖脊肌平面阻滞的多模式镇痛策略在腰椎后路手术中的应用[J]. 中华骨与关节外科杂志, 2024, 17(2): 104-110.
声明:此文内容及图片由供稿单位提供,仅供学习交流,不代表骨科在线观点。
