李英 汤善宏
西部战区总医院消化内科
编者按:为了帮助临床肝病医生扩宽视野、丰富实践,培养临床思维能力,《国际肝病》特邀请西部战区总医院消化内科汤善宏教授团队共同打造“Liver疑难病例”专栏。本栏目汇集了汤善宏教授团队多年临床诊治工作中所遇到的“经典病例”,同时也将定期搜集知名学术期刊所刊发的或复杂或罕见的临床病例,重点阐述各种肝病的诊疗思路,为广大同道提供宝贵的临床借鉴。
主题述评肝硬化所致门静脉高压是慢性乙型肝炎患者合并静脉曲张出血的常见病因。本文分享1例少见特发性门脉高压(IPH)所致慢性乙型肝炎患者发生重度食管胃静脉曲张出血的案例,为临床诊治乙肝、丙肝、酒精性肝炎等具有基础肝病病史患者提供参考。
病例简介(一)病史简介
患者男性,53岁,主因“黑便呕血伴头晕3小时”转入西部战区总医院消化内科。患者入院前3小时无明显诱因出现黑色不成形大便,冲之无红色,量约250 ml,随后呕鲜红色血液4次,量共约750 ml,含暗红色血凝块,伴头晕。既往发现慢性乙型肝炎数十年,未规范随访及治疗,但未明确诊断为肝硬化,无饮酒史。
(二)体格检查
查体:神清,精神差,正常面容,皮肤巩膜无黄染,未见蜘蛛痣及肝掌,腹部软,未见腹部静脉曲张,全腹无压痛、反跳痛及肌紧张,肝肋下未及,脾肋下4横指,余未见特殊阳性体征。
(三)辅助检查
入院后完善血常规:WBC 2.96×109/L,RBC 3.57×1012/L,Hb 96g/L,PLT 50×109/L;
生化:总蛋白 48.6 g/L,白蛋白 34.4 g/L,球蛋白 14.2 g/L,白球比 2.42,总胆红素 27μmol/L,直接胆红素 9.7 μmol/L,ALT 31 IU/L,AST 34.6 IU/L,谷氨酰转肽酶26.4 IU/L,ALP 44.3 IU/L,总胆汁酸 6.2 μmol/L;
乙肝五项:HBsAg、HBeAb、HBcAb(+)、HBV DNA 1.6×104 IU/ml;
丙肝、戊肝及自身免疫性肝炎抗体均阴性。
急诊胃镜:①食管静脉曲张(重度,RC+);②胃静脉曲张伴出血(重度)。
腹部增强CT+门脉造影示:门脉高压侧枝循环形成,脾大,食管胃底静脉曲张,脾静脉增粗(图1)引起门脉高压的病因有很多,包括肝前性、肝内和肝后性的,该患者既往有乙型肝炎病史,我们首先考虑是乙肝肝硬化引起的门脉高压。

图1. 腹部增强CT示:肝脏包膜光滑、肝脏未见明显缩小、脾大、门静脉及肝静脉通畅、脾静脉增粗
再次仔细分析患者增强CT情况:肝脏质地饱满,右叶轻度缩小,尾状叶代偿增生,无肝裂等肝硬化表现;动脉期、门脉期肝组织血供均匀,门脉右支入肝后突然变细;但门脉中期肝脏强化明显低于脾脏与胰腺,提示门脉血流入肝阻力增大,有门脉高压特征。
该患者的肝功能结果特点:患者胆红素、胆汁酸、凝血四项及前白蛋白正常,白蛋白降低可用消化道失血来解释,不符合失代偿期肝硬化肝脏功能特点。基于以上肝功能、肝脏影像学特点,患者肝脏情况不太符合失代偿期肝硬化特点。
完善肝纤维化无创检测示:FibroScan 8.8kPa,未到达肝硬化诊断标准。因此,为了进一步明确诊断,肝穿刺活检;提示慢性病毒性肝病表现,炎症活动G1/及纤维化程度S1,未见假小叶形成,肝窦未见明显异常,汇管区可见纤维增生(图2),符合特发性非肝硬化性门脉高压病理表现。
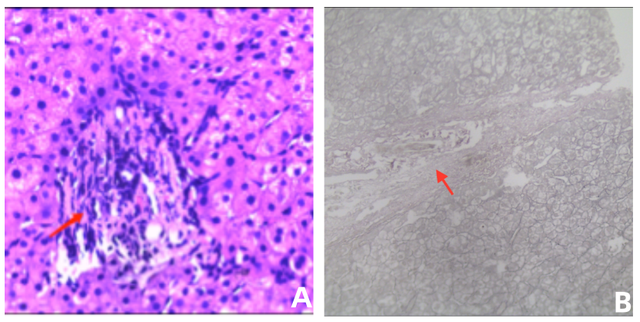
图2. 肝穿病理示:未见假小叶形成, 汇管区可见纤维组织增生,慢性炎细胞浸润,肝窦未见淤血扩张,网染可见网状纤维增生。
诊疗经过该患者因“急性上消化道出血”入院,急诊胃镜提示食管静脉曲张及胃静脉曲张伴出血,给予内镜下食管静脉曲张套扎术及胃底静脉曲张组织胶注射术、纠正低蛋白血症、降门脉压力、抑酸、抗乙肝病毒等治疗后未再出血,并好转出院。与患者及家属交流,患者适合行TIPS门体分流术,患者与家属因多方面原因拒绝该技术治疗。嘱患者规律复查,尽早接受TIPS术治疗,才能降低甚至避免上消化道曲张静脉大出血甚至死亡风险。
病例讨论引起肝硬化的病因多种多样,包括病毒性肝炎、慢性酒精中毒、非酒精性脂肪性肝病、长期胆汁淤积、化学毒物及药物、遗传代谢性疾病、免疫紊乱等[1]。2006年我国是乙型肝炎流行病学调查表明,我国1~59岁人群乙肝表面抗原携带率高达7.18%[2],因此导致肝硬化最主要的病因为乙型病毒性肝炎,约占肝硬化病80%[3]。肝硬化最主要的表现为门静脉高压、肝功能减退、腹水等。最常见的并发症为上消化道出血、肝性脑病、自发性腹膜炎、原发性肝癌等。肝硬化的CT表现有肝脏包膜不光滑、肝脏缩小、左叶及尾叶代偿性增大,左右肝叶比例失调,肝门扩大及纵裂增宽等表现,肝功能检查可见白蛋白降低、球蛋白升高致白球比例倒置。虽然肝硬化的诊断方法多种多样,但是肝组织活检是诊断肝硬化的金标准[1]。
门静脉高压是指各种原因致门静脉系统压力升高所引起的一组临床综合征,主要表现为脾大、脾功能亢进、门体侧支循环形成、食管胃静脉曲张及破裂出血,主要分为肝前型门脉高压,如门静脉血栓形成、动-门脉瘘、门静脉畸形以及外源性压迫等;肝内型门脉高压又可细分为窦前性、窦性和窦后性门脉高压。窦前性常见于血吸虫、特发性门脉高压(idiopathic portal hypertension,IPH);窦性及窦后性如肝硬化、肝窦闭塞综合征、布-加综合征、右心衰竭、缩窄性心包炎[4]。肝脏有两套供血系统,一套是通过门静脉经小叶间静脉,另外一套是通过肝动脉经小叶间动脉,两套系统在肝窦汇合后再经中央静脉、小叶下静脉至肝静脉,根据病变部位不同可诊断不同原因引起门脉高压,如病变肝静脉可诊断为布-加综合征,病变位于肝窦至肝静脉之间诊断为肝小静脉闭塞综合症(VOD),病变位于肝窦诊断肝窦阻塞综合征,病变位于门静脉至小叶间静脉之间诊断特发性门脉高压。
由于该患者既往有乙肝病史,并以消化道出血就诊,完善胃镜提示食管胃静脉曲张并伴出血。因肝硬化所导致的门脉高压多见,特发性门脉高压少见[5-6],因此入院初期我们思维惯性的考虑为乙肝肝硬化致静脉曲张出血,但是完善相关的辅助检查发现该患者虽有严重门脉高压表现,但患者肝功能可,腹部CT未见明显肝硬化表现,仅仅门脉高压,同时FibroScan未到达肝硬化诊断标准。因此为进一步明确诊断,完善肝穿刺活检报告提示该患者的肝窦并未见明显异常,因此我们考虑引起门脉高压的病因要么是肝前性,如门静脉血栓形成、动-门脉瘘、门静脉畸形以及外源性压迫,要么是窦前性,如血吸虫、特发性门脉高压等。
动脉-门静脉瘘导致肝前性门静脉高压, 一般是由于外伤、手术或先天发育异常,使动脉与门静脉系统包括脾静脉、肠系膜上、下静脉及门静脉主干及分支等交通支形成,压力较高的动脉血留入门静脉系统,从而导致门静脉压力增高。区域性门静脉高压又称为胰源性门静脉高压、左侧门静脉高压或肝前性门静脉高压等,据报道,多达 37种原因可导致脾静脉回流障碍 ,其中最常见原因为胰腺炎导致脾静脉血栓形成,阻碍脾静脉回流,导致区域性门静脉高压,此外还有门静脉血栓形成、门静脉畸形以及外源性压迫等原因导致的门脉高压,但是以上疾病通常完善腹部增强CT就可以明确诊断。该患者完善腹部增强CT均排除以上可能病因。因此,我们继续搜索有没有窦前性病因,如血吸虫、特发性门脉高压。该患者没有血吸虫疫区接触史,完善相关检查均未提示血吸虫可能,最终我们将诊断锁定在特发性门脉高压(IPH)。
特发性门脉又称高压班替氏病、班替氏综合征、良性肝内门脉高压、肝门静脉硬化症、非硬化性门静脉纤维化、热带性巨脾综合征或孟加拉脾肿大,但其病因及发病机制尚不明确,有报道指出[7]:IPH可能与砷、铜等化学物质, 腹腔内感染,接触毒物或者药物, 免疫因素, 凝血功能异常有关。IPH的首发表现是门脉高压的症状和体征,特别是脾大(伴或不伴脾功能亢进)和食管静脉曲张,占40%~80%[8],临床表现为脾大、贫血、白细胞与血小板减少及胃肠道反复出血。肝脏功能基本正常,肝脏形态稍缩小,肝裂不明显,肝动脉代偿增大,腹水及肝性脑病少见。马雪梅等[9]指出对于病因不明的门脉高压症,尤其门脉高压表现与肝功能损害程度不相匹配,门脉高压症状重,但肝功水平尚可的患者需考虑特发性门脉高压。欧洲肝病学会特发性门脉高压的诊断标准(2015)[6]:①有门静脉高压的临床表现;②肝活组织检查排除肝硬化;③排除引起肝硬化或非肝硬化门静脉高压的其他肝脏疾病;④排除引起非肝硬化门静脉高压的常见疾病;⑤多普勒超声或CT扫描证实门静脉和肝静脉通畅。
该患者有明确的慢性乙肝病史,腹部CT结果提示脾大、门脉高压形成,但门静脉及肝静脉通畅,但是腹部CT上肝脏表面光滑,未见缩小,并未提示肝硬化现成,为进一步排出肝硬化形成的门脉高压,因此我们完善肝穿刺活检术,活检的结果也证实该患者并没有肝硬化形成,排除肝硬化形成的门脉高压。肝穿刺活检还提示肝窦并未明显淤血扩张,排除肝窦及窦后性的原因,进一步搜索窦前性、肝前性门脉高压,由于该患者完善腹部增强CT并未提示门静脉血栓形成、动-门脉瘘、门静脉畸形以及外源性压迫等肝前性原因,再结合患者接近正常的肝功能,综合考虑该患者的诊断为特发性门脉高压。
目前IPH治疗的关键为处理胃肠道出血及脾功能亢进,对食管胃底静脉曲张破裂引起的急性出血或出血风险大的患者需行内镜下曲张静脉套扎及组织胶注射治疗,非急性出血患者可以口服降门脉压药物(心得安、卡维地洛)预防曲张静脉出血,必要时可考虑行经颈静脉肝内门体分流术(TIPS);因脾大使脾动脉增粗迂曲,大量血流进入脾实质,致肝脏缺血,可考虑行部分脾栓塞术(PSE)、外科脾切除术。IPH虽有严重门脉高压,但相较肝硬化来讲肝脏功能基本正常,处理好门脉高压一般预后均较肝硬化引起的门脉高压预后好,因此IPH的诊断尤其重要,但是由于其较罕见,与其他类型的门脉高压鉴别困难,临床上常常出现误诊、漏诊。
专家点评该例患者的诊断及治疗给了我们一些启示:在临床诊疗过程中不能形成先入为主的定向思维模式,在患者有基础肝病病史,并出现门脉高压即考虑肝硬化,这种情况很容易形成误诊,虽然IPH 在治疗上与肝硬化类似,但IPH患者肝功能水平一般基本正常,所以IPH预后较肝硬化好,一旦误诊可能影响治疗时机及效果。
以后的临床工作中遇到有乙肝、丙肝、酒精性肝炎等基础肝病病史的患者,如果肝功能水平基本正常、影像学特点与门脉高压程度不太相一致时,需认真并逐一排除引起门脉高压的病因,谨慎诊断,必要时需肝穿刺活检明确。
此外,门静脉高压是消化科的常见病,引起门脉高压的原因众多,因此在搜索造成门脉高压的病因的过程中,我们应该结合患者的临床表现、辅助检查等逐一排查原因,医生诊治疾病犹如警察办案一样需要缜密的临床思维,抽丝剥茧,最后得出真相。
参考文献:
[1] 陈灏珠. 实用内科学[M]. 13 版. 北京:人民卫生出版社,2009:2073-2085.
[2] 赵鸿斯,斯崇文.中国乙型病毒性肝炎的流行现状[J].中国医学前沿杂志,2008,1(2):1-3.
[3] 应楹,张常晶,等. 肝硬化病因流行病学研究进展[J].人民军医.2001,10,594-596.
[4] 刘龙平,王成林. 门脉高压分型及CT、MRI诊断现状[J]. 中国CT和MRI杂z志,2015,13(05),117-120.
[5] Franchis RD.Expanding consensus in portal hypertension: Report of the Baveno VI Consensus Workshop:Stratifying risk and individualizing care for portal hypertension[J].J Hepatol, 2015,63:743-752.
[6] European Asociation for the Study of the Liver.EASL Clinical Practice Guidelines:Vascular diseases of the liver[J].J Hepatol, 2016,64:179-202.
[7] Khanna R, Sarin SK. Non-cirrhotic portal hypertension-diagnosis and management[J]. J Hepatol, 2014, 60(2):421-441.
[8] Datta DA, Mitra SK, Chhuttani PN, et al. Chronic oral arsenic intoxication as a possible aetiological factor in idiopathic portal hypertension (non-cirrhotic portal fibrosis) in India[J]. Gut,1979, 20(5):378-384.
[9] 马雪梅,任 辉,等. 21 例特发性门脉高压临床及病理特点分析[J]. 传染病信息,2017,30(3):168-170.

撰稿人
李英 西部战区总医院消化内科主治医师,从事消化内科临床工作十年,擅长病毒性肝炎、肝功能衰竭、肝硬化及并发症、消化道出血、消化系统肿瘤、重症胰腺炎疾病的诊断及治疗。

撰稿人
汤善宏,西部战区总医院消化内科主任
