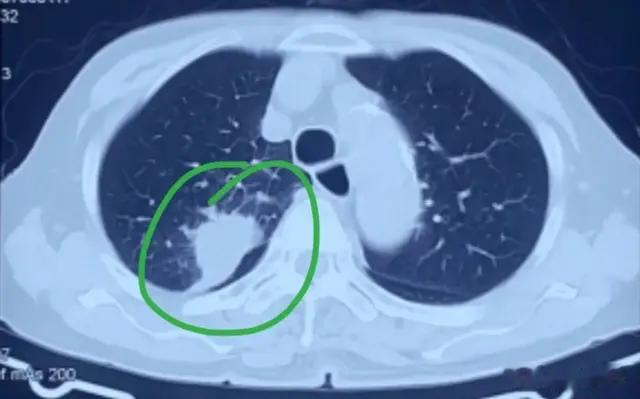
赵女士,一位43岁的职场女性,2023年11月初体检时发现左肺下叶一个10mm肺结节,边缘分叶,伴空泡征,疑似恶性。半个月后复查,结节竟长至17mm,伴胸膜凹陷,让她瞬间陷入恐惧,甚至开始思考遗嘱。紧急手术后,冰冻病理显示微浸润腺癌,最终大病理确认无浸润成分,她才长舒一口气:“幸好切了,不然真不敢想!”从发现到手术,赵女士经历了心理的煎熬与生命的转折。她的故事不仅是早期肺癌患者的缩影,更揭示了肺结节的隐秘风险与及时干预的重要性。
 体检揭开的阴影,10mm结节的警钟
体检揭开的阴影,10mm结节的警钟2023年11月初,43岁的赵女士像往年一样参加公司体检。忙碌的她从没想过健康会有问题,直到拿到胸部CT报告:左肺下叶发现一个10mm不规则结节,边缘分叶,内有空泡征。医生皱着眉头说:“这个结节不太好,建议手术。”赵女士愣住了,脑子里一片空白。
她不甘心,拿着报告和片子跑了多家医院,找了胸外科、影像科专家会诊。结果如出一辙:恶性可能大,手术是首选。赵女士的心沉到谷底。她才43岁,孩子还在上小学,事业正值高峰,癌症怎么可能找上她?每晚,她辗转难眠,梦里全是医院的消毒水味。她甚至开始胡思乱想,琢磨着遗嘱该怎么写,财产怎么分配。
恐惧像潮水般涌来,赵女士却不愿认输。她告诉自己:“也许体检的机器不准,也许没那么严重。”抱着最后一丝侥幸,她预约了三甲医院的薄层CT复查。她祈祷报告能推翻之前的判断,哪怕只是个炎症性结节也好。
 复查的噩耗:半个月,从10mm到17mm
复查的噩耗:半个月,从10mm到17mm11月中旬,薄层CT报告出炉,赵女士迫不及待地打开。影像描述让她心跳骤停:左肺下叶结节增大至17mm,边缘分叶更明显,伴胸膜凹陷征。半个月,结节从10mm长到17mm,增长7mm!赵女士脑子嗡嗡作响,手脚冰凉。她喃喃自语:“怎么可能长这么快?癌症跑不了了!”
她赶紧找医生会诊。胸外科专家分析,结节的快速增长、分叶和胸膜凹陷是典型恶性特征,高度怀疑肺腺癌,需立即手术。赵女士的心彻底乱了。她知道,拖延可能让肿瘤扩散,但手术的未知又让她害怕。她问医生:“能不能再等等?”医生摇头:“增长速度太快,风险很高,尽快切除是最好的选择。”
等待手术的日子,赵女士度日如年。她不敢告诉父母,怕他们担心;也不敢和孩子多说,怕情绪崩溃。她每天都在网上搜肺癌的信息,看到“晚期”“转移”等字眼就心慌。她甚至开始祈祷:“哪怕是恶性,也请是原位癌,别有转移!”
手术的抉择:从恐惧到果断在医生的催促下,赵女士办理了住院手续。术前,她完成了增强CT、PET-CT、肺功能测试和心电图,确认无远处转移。医生详细讲解了手术方案:通过胸腔镜微创手术,切除左肺下叶的结节及周围2cm的肺组织,预计切除全肺的5%-7%。医生特别提到,术中会做冰冻病理,初步判断肿瘤性质,若为恶性,可能需扩大切除范围。

赵女士听完,心里五味杂陈。她原以为只是切掉一个小结节,没想到要动一块肺。她忍不住问:“确定是恶性吗?”医生坦言:“影像学上恶性概率超过90%,很可能是微浸润腺癌或浸润性腺癌。手术是唯一能确诊并治愈的方法。”
2023年11月底,赵女士终于迎来手术日。躺在手术台上,她既紧张又释然:“无论结果如何,至少我尽力了。”手术耗时约2.5小时,顺利完成。术中冰冻病理结果很快出来:至少为微浸润腺癌,浸润性腺癌不能排除。
这个结果让赵女士的心又悬了起来。微浸润腺癌手术即可治愈,复发率低;但浸润性腺癌可能需后续放化疗,甚至有转移风险。她只能继续等待大病理报告,内心忐忑不安。
病理的曙光:微浸润腺癌,彻底治愈术后第7天,赵女士拿到大病理报告,悬着的心终于落地:
左肺下叶切除标本:一块6.5cm×4cm×2cm的肺组织。病理诊断:微浸润性肺腺癌,肿瘤大小1.3cm×1.1cm×1.0cm,无血管或胸膜侵犯。切缘阴性,无淋巴结转移,分期为T1bN0M0(IA2期)。医生笑着说:“微浸润腺癌是早期肺癌的最佳类型,手术已彻底清除,无需放化疗,复发率低于5%。以后每6-12个月复查胸部CT就行。”赵女士长舒一口气,感觉像从鬼门关走了一遭。她笑着对丈夫说:“这刀挨得值,总算能睡个好觉了!”
至于肿瘤大小的差异(体检10mm,复查17mm,术后13mm),医生解释可能是CT设备精度不同,或测量角度偏差。实际肿瘤大小稳定在13mm左右,增长没那么夸张。赵女士释然了:“不管怎样,切了就安心了。”
肺结节的凶险:为何增长如此迅猛?赵女士的经历,揭示了肺结节从“可疑”到“恶性”的惊险转变。以下是对其病情的科学分析:
1.快速增长的警示结节从10mm到17mm(实际13mm),增长速度惊人。《Journal of Thoracic Oncology》指出,磨玻璃结节或亚实性结节若在短期内增长3mm以上,恶性概率高达80%-90%。赵女士的结节伴分叶、空泡征和胸膜凹陷,是典型肺腺癌特征,提示侵袭性强。
2.微浸润腺癌的特性微浸润性肺腺癌是早期肺癌的亚型,恶性程度低,进展缓慢。《New England Journal of Medicine》显示,IA2期肺癌术后5年生存率超90%,但若进展为浸润性腺癌,转移风险显著增加。赵女士的13mm肿瘤恰好处于“临界点”,手术及时阻止了恶化。
 3.影像学的挑战
3.影像学的挑战胸部CT对肺结节的敏感性高,但测量误差常见。《Radiology》研究表明,不同设备或切片厚度可能导致2-3mm的偏差。赵女士的10mm到17mm可能是设备差异叠加心理预期,实际增长有限,但恶性特征明确,手术必要性毋庸置疑。
4.早期干预的意义赵女士的结节若继续观察,可能在1-2年内进展为浸润性腺癌,甚至出现淋巴结转移。《Chest》指出,IA期肺癌手术治愈率近100%,而II期后需辅助治疗,预后下降。赵女士的果断选择,换来了最佳结局。
手术的抉择:微创切除,守护未来赵女士的胸腔镜楔形切除是科学与人性的完美结合。以下对手术的分析:
1.为何切除一块肺?微浸润腺癌需切除肿瘤及周围2cm的正常肺组织,确保切缘阴性。《Journal of Thoracic and Cardiovascular Surgery》显示,楔形切除的局部复发率仅5%-10%,适合IA期肺癌。赵女士的6.5cm×4cm切除标本,彻底清除了病灶。
2.微创手术的优势胸腔镜手术创伤小,恢复快。赵女士术后住院仅5天,胸口仅留3厘米小疤,肺功能几乎未受影响。中华医学会胸外科分会指南推荐,IA期肺癌首选胸腔镜手术,术后无需辅助治疗,生活质量高。
3.冰冻病理的价值术中冰冻病理快速判断肿瘤性质,若为浸润性腺癌,可能需行肺叶切除。赵女士的微浸润结果避免了过度切除,体现了精准医疗的进步。
心理煎熬:从恐惧到释然的转变赵女士的心理历程,折射了肺结节患者的普遍焦虑:
确诊初期的恐惧:癌症的标签让赵女士夜不能寐,甚至想到遗嘱。《Palliative Medicine》指出,早期肺癌患者常因“未知”产生严重焦虑。等待手术的煎熬:术前检查与排期让赵女士“度日如年”。医生建议,患者可通过冥想或心理咨询缓解压力。术后病理的忐忑:冰冻病理的不确定性加剧了赵女士的担忧。医生应加强术中沟通,降低患者心理负担。确诊后的释然:微浸润腺癌的确诊让赵女士如释重负。家属的陪伴与医生的鼓励,是她走出阴霾的关键。肺结节防治:早发现,早干预赵女士的幸运,源于体检与及时手术。以下建议帮助大家守护肺部健康:
定期体检:40岁以上人群,建议每年做低剂量胸部CT,尤其吸烟者或有家族史者。关注高危特征:分叶、毛刺、胸膜凹陷、快速增长需高度警惕。动态随访:6-10mm结节建议每3-6个月复查,增长超2mm需评估手术。健康生活:戒烟、减少空气污染暴露、保持均衡饮食。心理支持:面对结节诊断,及时与医生沟通,必要时寻求心理咨询。 结尾:17mm的惊魂,生命的转机
结尾:17mm的惊魂,生命的转机赵女士,43岁,从10mm肺结节到17mm的惊魂半月,她在恐惧与希望中迎来手术。微浸润腺癌的确诊,让她从“癌症”的阴影中解脱,用一小块肺换来了长久的安心。幸好切了,不然真不敢想!她的感慨,是对生命的感恩,也是对科学的信任。
肺结节虽小,却可能是健康的隐形开关。赵女士的故事提醒我们,体检是防线,果断是保障,勇气是希望。愿每一个关注健康的你,都能像赵女士一样,及时发现、勇敢面对,拥抱更长久的幸福人生。