
引言
心血管疾病如房颤、瓣膜性心脏病和充血性心力衰竭等,被证明是是缺血性中风的危险因素。近期的流行病学研究显示,在初次中风后多种心血管疾病的发病率也会增加,但其原因尚未明确。同时大量研究已表明急性脑缺血损伤会引发无菌性全身炎症反应,其主要通过免疫原性报警因子的释放迅速启动,如来自坏死细胞的核蛋白或DNA等。然而与急性期炎症反应相比,脑损伤在慢性期对系统免疫的影响仍然未知。
2024年7月22日,慕尼黑大学Arthur Liesz实验室在Cell杂志在线发表了题为Innate immune memory after brain injury drives inflammatory cardiac dysfunction的研究文章,揭示了缺血性卒中后的固有免疫记忆驱动炎症性心功能障碍。

该研究运用了单细胞转录基因组及ATAC测序技术首次揭示了缺血性卒中后外周固有免疫系统在慢性期会发生炎性重构,其主要与骨髓造血干细胞在卒中后形成的“固有免疫记忆”有关,主要表现为与髓系再生相关的表观遗传调控改变以及显著增强的髓系造血反应。随着促炎单核细胞的不断产生以及向周围器官的浸润,包括心脏在内的周围器官的免疫微环境被长期改变。该研究同时运用在体及离体实验在缺血性卒中小鼠模型中证实了发生此类急性脑损伤后心脏会发生一系列不可逆的病理改变,包括舒张性心功能不全,心脏传导功能障碍,以及心脏的纤维化改变等。通过骨髓移植实验以及单细胞转录基因组测序实验研究人员证实了以上心脏病变主要是由卒中后重构的骨髓造血干细胞产生的促炎单核细胞介导产生,主要机制包括这些单核细胞向心脏浸润并分化为驻留型巨噬细胞,产生超量的金属基质蛋白酶-9以及激活成纤维细胞等。同时,研究人员利用重组白介素-1β (IL-1β) 以及其特异性抗体证实了卒中后骨髓固有免疫记忆主要由IL-1β刺激产生。最后,使用抗IL-1β抗体阻止骨髓固有免疫记忆的建立或使用CCR2/CCR5特异性抑制剂减少卒中后单核细胞向心脏的浸润都可成功预防卒中慢性期内心功能障碍的发生。
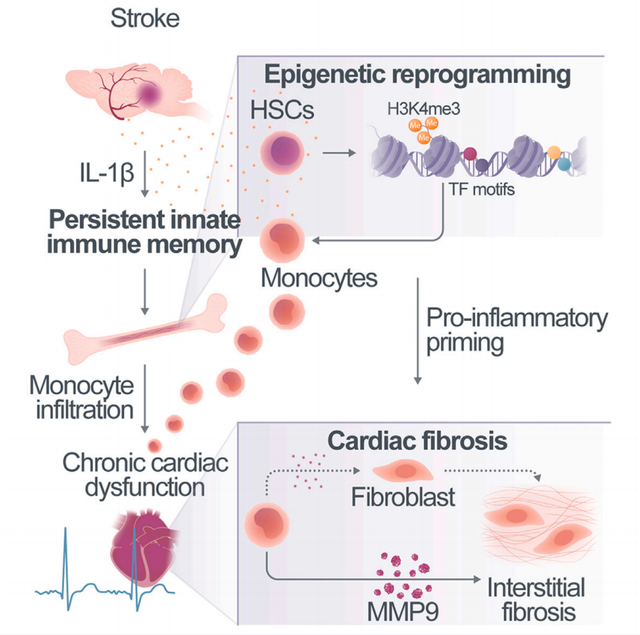
模式图(Credit: Cell)
参考文献
https://doi.org/10.1016/j.cell.2024.06.028
责编|探索君
排版|探索君
文章来源|“BioArt”
End


 模式图(Credit: Cell)
模式图(Credit: Cell)