声明:本文内容均引用权威医学资料结合个人观点进行撰写,文中已标注文献来源及截图,为了方便大家阅读理解,部分故事情节存在虚构成分,意在科普健康知识,请知悉。
根据世界卫生组织(WHO)的数据,中国是胃癌高发国家,令人吃惊的是,中日两国地理位置相近、文化背景相似,在胃癌的生存率上却存在着天壤之别。
我国胃癌的5年生存率仅为23%,而日本的这一数据则高达80%。
这意味着,相同的病情,在两个国家的患者身上,结局可能完全不同。
 胃癌生存率差异的背后:我们和日本差在哪?
胃癌生存率差异的背后:我们和日本差在哪?胃癌的生存率差异,尤其是在我国和日本之间的巨大差距令人深思,实际上,两国在胃癌的预防、诊断、治疗等方面却存在着显著的差异。
中国的传统饮食中,盐分含量较高,腌制、熏制食品也比较常见。
这些食物中的亚硝酸盐和亚硝胺类物质,是已知的致癌因子,长时间高盐饮食会损伤胃黏膜,导致胃黏膜慢性炎症的发生,而炎症的积累是胃癌发展的一个重要过程。
此外,腌制食品中往往含有的亚硝胺类化学物质,也在胃内转化为致癌物,长期摄入高盐食物的人群,胃癌的风险显著增加。而日本的饮食结构相对清淡,低盐食物更多,鱼类和蔬菜占据了日常餐桌的主要位置。

研究发现,低盐饮食能够减少胃黏膜的损伤,并且较少食用腌制食品,极大降低了亚硝胺类物质的摄入,这种差异为日本人群的胃癌发生率提供了天然的保护。
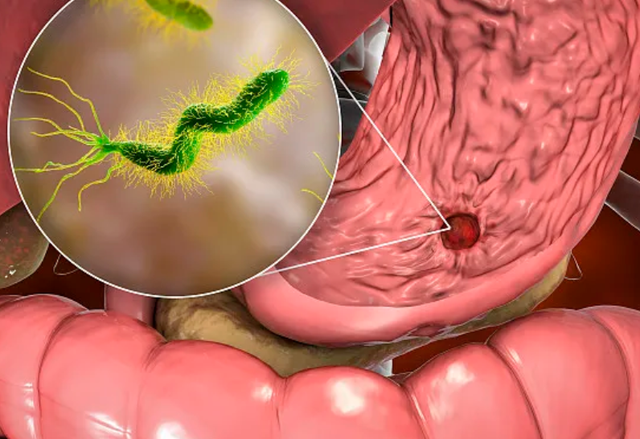
除了饮食习惯,胃癌的发生还与幽门螺旋杆菌的感染密切相关。
门螺旋杆菌是一种常见的致病菌,长期感染它会引发慢性胃炎,进而引起胃黏膜的病变,最终演变为胃癌,幽门螺旋杆菌感染被认为是胃癌的重要危险因素之一。
的幽门螺旋杆菌感染率相对较高,尤其是在农村和一些偏远地区,很多人并未及时进行幽门螺旋杆菌的检测和治疗,这种长期的慢性胃炎状态,往往为胃癌的发生提供了温床。
在日本,由于早期幽门螺旋杆菌感染的筛查和治疗较为普及,很多高危人群能够在早期得到诊断,并采取治疗措施从而有效预防了胃癌的发生。

影响胃癌生存率差异的因素,并不仅限于饮食和感染,筛查率和早期发现也起着至关重要的作用。
日本在胃癌筛查方面,做得非常到位。
从上世纪80年代起,日本就开始推行全民健康检查制度,其中胃癌筛查尤其是胃镜检查,成为了每年例行的检查项目,根据日本的健康管理体系,50岁以上的成年人每年都要进行一次胃癌筛查。
很多人群即便没有胃部不适症状,也会主动去做胃镜检查。
这样一来,胃癌患者往往能够在早期被发现。早期的胃癌局限在胃黏膜层,未侵犯到胃壁深层或其他器官,这时通过手术切除治疗,患者的五年生存率非常高。
相较之下,我国的胃癌筛查普及率明显低于日本,尤其是在一些基层地区,很多人甚至没有定期体检的习惯。

近年来我国部分城市和地区,已经开始重视胃癌筛查,开展了一些早期筛查项目,但整体覆盖率依然不高,许多人直到出现明显的症状,诸如食欲不振、体重下降、持续腹痛等,才意识到问题的严重性。
这时,很多患者的病情可能已经进展到中晚期,胃癌不仅可能已经侵犯到胃壁的深层,甚至可能出现淋巴转移和远处转移,治疗的难度也大大增加。
胃癌早期的症状并不明显,这要求我们必须通过定期的筛查来早期发现问题,但在我国,很多人由于对胃癌缺乏足够的重视,未能及时检查,导致错过了最佳治疗时机。
 你定期检查了吗,哪些人群格外要注意?
你定期检查了吗,哪些人群格外要注意?胃癌的早期筛查,对于提高生存率至关重要,因为胃癌在初期可能没有明显症状。
许多患者直到出现明显的消化不良、腹痛、食欲减退等症状时,才发现自己已经患上了胃癌,等到症状出现,往往意味着癌症已经进入了较为晚期,治疗难度和生存率都会大大降低。
实际上,胃癌在早期是完全可以通过定期筛查被发现的,而一旦在早期得到治疗,五年生存率显著提高,与日本的胃癌筛查普及率较高相比,我国在这方面的差距仍然不小。
日本在胃癌筛查方面的做法,值得我们借鉴,自上世纪80年代起,日本就开始推行全民健康检查,其中胃癌筛查尤其重要,每年50岁以上的成年人,都会接受胃镜检查。
即使没有任何不适症状,许多老年人每年都习惯进行胃癌筛查。

这种做法,让他们能够在胃癌的早期阶段就发现潜在的病变,及时采取治疗措施,而胃镜检查作为最有效的筛查手段,能够直接查看胃内的情况,帮助医生判断是否有胃癌的病灶。
早期胃癌的特征是局限于胃黏膜层,未侵入胃壁深层,也未转移到其他器官,若能及时发现,通过手术切除是可以治愈的。
不过要注意的是,胃癌筛查并不仅仅局限于胃镜检查。
随着医学技术的进步,胃癌的筛查手段也在不断丰富。除了胃镜检查,还有幽门螺旋杆菌检测、影像学检查等手段,能够帮助医生对胃癌进行更全面的评估。
幽门螺旋杆菌是胃癌的重要致病因素之一,长期感染这种细菌会导致胃黏膜发生慢性炎症,进而发展成胃癌。因此,通过幽门螺旋杆菌抗体检测,可以帮助识别出高危人群。
影像学检查,如CT或超声波检查,也能为医生提供更多的胃部和周围器官的图像,帮助判断是否存在胃癌的风险。
胃癌的筛查并不仅仅是医疗手段的问题,生活方式的改善同样至关重要,吸烟、饮酒、不规律的饮食习惯和过度的精神压力等,都可能增加胃癌的发生风险
因此,除了定期检查,我们还应该改善日常生活中的不健康习惯,尽量避免高盐、腌制食物,增加新鲜蔬菜和水果的摄入,保持均衡的饮食习惯,戒烟限酒,适度锻炼,保持良好的心理状态,这些都能有效降低胃癌的发生几率。
胃癌早期和晚期,治疗差别有多大?胃癌的治疗效果,与发现的时机密切相关。
无论是哪种类型的癌症,早期发现和治疗都能够显著提高生存率,胃癌也不例外,尤其是胃癌处于早期时,治疗的难度较小,治愈的可能性很高。
一旦胃癌进入晚期,癌细胞扩散至其他器官或发生淋巴转移,治疗的难度则大大增加,生存率也会急剧下降,胃癌的分期是决定治疗方案和预后关键因素,因此,早期的诊断和治疗尤为重要。

胃癌的分期是指肿瘤在胃内的发展程度,包括肿瘤的大小、是否侵入胃壁深层、是否有淋巴结转移、是否有远处转移等。分期越早,肿瘤的病理特征越局限,治疗效果就越好。
早期胃癌的特点,通常是局限于胃黏膜或黏膜下层,并未侵犯胃壁的深层或其他器官。
这时,肿瘤细胞还没有发生淋巴转移或远处转移,治疗主要依靠手术切除,患者通常能够完全康复,五年生存率也大大提高。
而到了晚期,胃癌可能已经扩展到胃壁的深层,甚至通过淋巴系统或血液扩散到肝脏、肺部等远处器官,治疗方法会变得更为复杂,患者的生存期也大大缩短。
在胃癌的治疗过程中,分期是治疗方案的关键依据。

对于早期胃癌,手术切除是最常见且最有效的治疗方法。通过胃镜或开腹手术,医生可以将肿瘤所在的胃部区域进行切除,确保癌细胞完全被去除。
这种手术方法对患者的影响相对较小,术后恢复快,且疗效显著。如果胃癌局限在胃黏膜层,并没有淋巴转移或远处转移,那么患者通常可以通过手术治疗获得长期的生存,甚至有可能完全治愈。
然而,当胃癌进入中晚期,治疗的难度和方案就会发生很大变化。
对于中期胃癌,可能已经侵犯到胃壁的深层,甚至出现了淋巴结转移,但尚未发生远处转移,在这种情况下,单纯的手术切除可能无法完全去除癌细胞,患者可能还需要配合化疗或放疗等治疗手段。
化疗可以通过药物杀灭体内残留的癌细胞,尤其是那些可能已经转移到其他部位的癌细胞;而放疗则利用高能射线直接照射肿瘤区域,以减少肿瘤的大小或阻止其进一步扩散。

这些治疗手段往往能够有效延长患者的生存期,但完全治愈的可能性较低,且治疗过程中患者的身体负担较大,副作用也较为显著。
当胃癌发展到晚期,癌细胞已经发生了远处转移,常见的转移部位包括肝脏、肺部、骨骼等。
这时,治疗的目标主要是缓解症状、控制病情、延长生命。
治疗方法可能包括化疗、靶向治疗、免疫治疗等,但这些治疗手段大多只能帮助患者减轻症状,延缓病程,难以根治癌症。晚期胃癌的患者可能会面临更大的痛苦,且生存期通常较短。
胃癌的治疗,还需要结合患者的整体健康状况、年龄、身体的耐受力等因素,对于一些体弱的老年患者,手术风险较大,可能需要先进行化疗或其他辅助治疗,待体力恢复后再考虑手术治疗。
对于身体较为健康的患者,则可以选择更积极的治疗方案,包括手术和辅助化疗等,个体化治疗方案可以帮助患者在不同阶段获得最佳的治疗效果。



请问什么是生存率?怎么计算的?相关统计的论文出处在哪?谢谢!
因为资本不让活
收入那么低,农民和工人有钱去每年做胃镜和其他检查?