病史摘要
L女士,42岁,右季肋部、右髋部间歇性刺痛2月余,渐加重,夜间明显,口服止痛药略缓解。外院MR增强扫描:双侧髋臼、双侧髂骨、L5椎体、右股骨上段、右股骨粗隆间骨髓多发异常信号,考虑为转移。肿瘤标记物未见异常。
既往史:无殊,否认手术史,否认糖尿病、高血压、乙肝及肺结核史。
个人史:否认烟酒嗜好及粉尘接触史。临床以“全身多发骨转移”建议L女士至我中心行PET/CT查找原发病灶。
PET/CT图像

图1

图2

图3

图4

图5

图6

图7

图8

图9

图10

图11
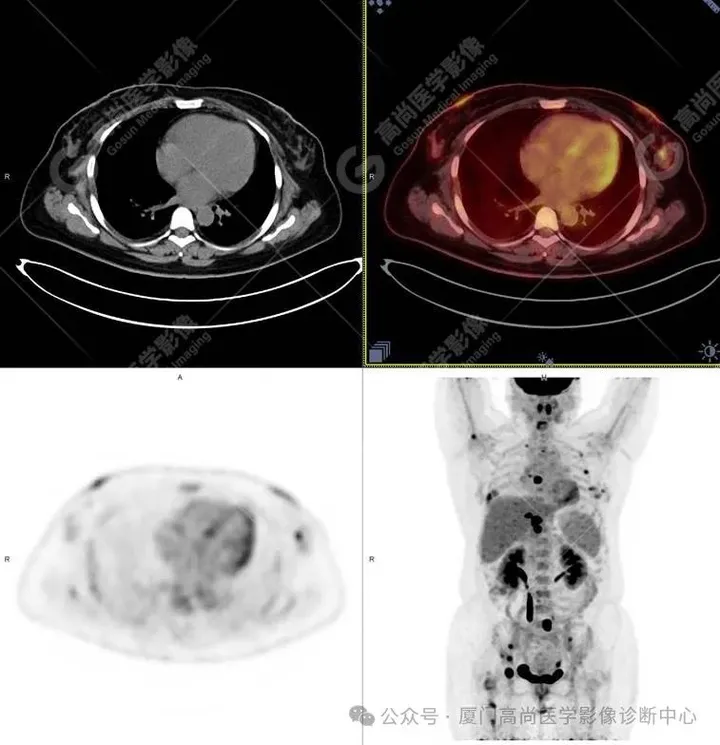
图12

图13

图14
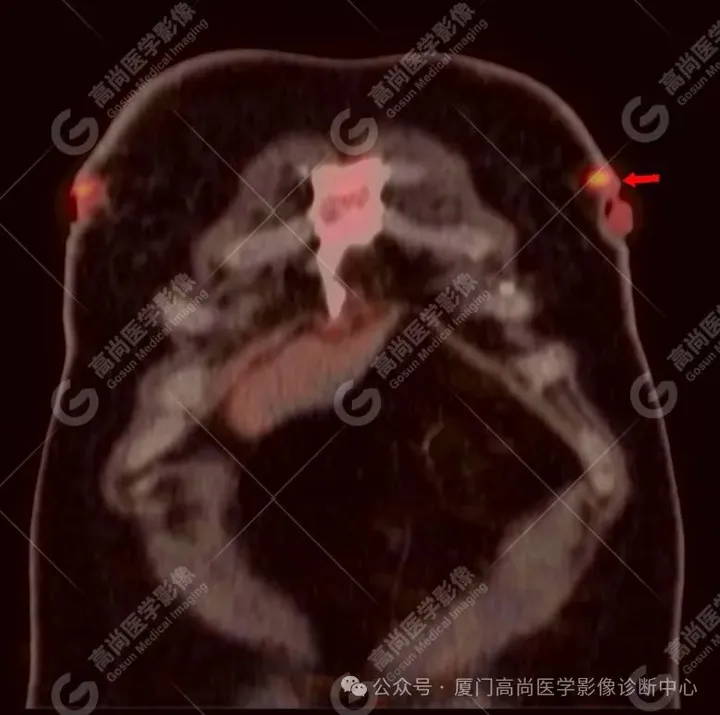
图15
PET/CT检查所见:胸2、胸5、胸9、胸10、腰3、腰5椎体及其附件、双侧髂骨、右侧髋臼、右侧肱骨、右侧股骨上段、右侧第2、6、7、9肋及左侧第2、4肋多发溶骨性骨质破坏,病灶边缘欠光整,放射性摄取不同程度增高,SUVmax 3.7-17.7。
左侧乳腺外侧象限见小结节影,大小约0.6×0.5cm,放射性摄取增高,SUVmax 3.9,1小时延迟显像放射性摄取进一步增高,SUVmax 4.1;左侧乳腺内侧象限皮肤局限性增厚,放射性摄取增高,SUVmax 4.5,1小时延迟显像SUVmax 4.7。
PET/CT诊断:考虑为左侧乳腺癌伴全身骨骼多发转移。
随访结果:左侧乳腺神经内分泌癌。
讨论
01、概述
原发性乳腺神经内分泌癌(neuroendocrine carcinoma of breast,NEBC)是一种临床上较为罕见的乳腺肿瘤,尚缺乏明确的规范化诊疗指南,该病的组织起源尚不明确。NEBC临床特征及病理特征稍突出,但影像学表现不具特异性,单凭影像学难以与其他类型乳腺癌鉴别。NEBC诊断方法已经较为明确,确诊依靠病理学检查中神经内分泌标志物的检测。治疗原则为以手术为主、全身治疗为辅的综合治疗,相较于其他类型乳腺癌,NEBC的疗效较差。
02、临床表现
原发性乳腺神经内分泌癌高发于60-70岁的老年绝经后女性,绝经前女性少见,偶有男性患者,平均发病年龄较浸润性导管癌 (invasive ductal carcinoma, IDC)患者大10岁。Li等报道中国原发性乳腺神经内分泌癌平均发病年龄为56.4岁(本例患者42岁,低于该平均年龄),临床表现多为孤立的质硬无痛肿块,常单侧发病,可单灶或多灶,伴或不伴腋窝淋巴结肿大,部分伴皮肤红斑、乳头溢血,偶可致异位产生促肾上腺皮质激素、去甲肾上腺素、降钙素,从而产生与激素分泌过多相关的临床症状,较少见。
该疾病的局部淋巴结转移率较非特殊类型的浸润性导管癌高,NEBC有淋巴结及远处转移的倾向,尽管NEBC浸润灶较小,也出现区域淋巴结伴区域外淋巴结转移,乳腺转移少于其他类型乳腺癌的1%,常见于对侧乳房转移、血液转移,转移部位按发生频率高低排列为:骨、肺、骨髓、肝、胸膜、皮肤、肾上腺、胰腺等。
03、辅助检查
NEBC的影像学检查相较于其他类型的乳腺癌无明显特异性,主要包括乳腺X线、彩超和MRI。
乳腺X线:多表现为不均匀致密的圆形、椭圆形、分叶状或不规则状的高密度肿块,边界清晰或不清,边缘伴或不伴针状突起,可见毛刺征,钙化少见,可有微小钙化。
彩超:NEBC超声多表现为低回声区,80%边界清晰,这与其病理组织学特性密切相关;NEBC组织学类型以实性型为主,其特点是膨胀性生长为主,生长速度较慢,细胞分化程度较高,甚至在癌巢边缘可见“假 包 膜”,因而在声像图上因边界清晰与乳腺纤维腺瘤相似而误诊;但NEBC形态不规则、边缘不光整、周围高回声晕、Ⅱ~Ⅲ级血流(因肿瘤细胞密集、实性癌巢中新生血管丰富)、腋窝淋巴结肿大检出率明显高于乳腺纤维腺瘤,可资鉴别。
04、MRI
MRI:目前有关NEBC的MRI表现缺乏大样本量报道。在MRI上NEBC以单侧乳腺单发肿块多见,多中心结节或非肿块样病灶罕见。由于肿瘤结构多较密实,因此较少发生囊变或出血、坏死。T1WI上肿瘤信号多呈均匀低信号,然而在T2WI上信号多变。既往研究报道肿瘤T2WI可呈低、等或高信号,这种信号变化可能与肿瘤分泌的黏液量有关。由于肿瘤对神经内分泌标志物表达阳性,动态增强扫描肿瘤实性成分多在早期明显强化,强化峰值多见于第1期。强化方式上多为不均匀强化,但也有少数报道为均匀强化或环状强化。TIC曲线形态可表现为流出型、平台型。DWI显示明显弥散受限,ADC图呈低信号。当乳腺上皮细胞恶变时容易导致胆碱含量增高,MRS检查可检测到胆碱含量显著升高,提示肿瘤细胞增殖旺盛,恶性程度高,与DWI明显弥散受限一致。
05、PET/CT
神经内分泌癌属于神经内分泌肿瘤(neuroendocrine neoplasms,NEN),68Ga-DOTATATE对于具有SSTR2表达的NEN具有特异性的诊断价值,但无法评价其异质性。随着NET分级上升,肿瘤细胞增殖活力变强,SSTR表达减少,SSTR-PET对其检出率降低,而18F-FDG检出率反而逐渐增加,可识别低或无SSTR2表达的病灶,提供互补信息。
关于PET/CT在原发性乳腺神经内分泌癌中的应用鲜有文献报道。本例患者因全身多发肿瘤骨转移,为查找原发病灶行18F-FDG PET/CT偶然发现罕见的乳腺神经内分泌癌。原发病灶仅有0.6cm大小,若非选择PET/CT检查很难快速找到。文献报道应用18F-FDG PET显像对常规影像学检查不能找到原发灶的肿瘤患者寻找原发灶,约有11.1%~63.2%的患者能找到原发灶,结合CT准确定位并提供病灶解剖形态学信息后,PET/CT 寻找原发灶的准确性更高。此例充分体现了PET/CT高灵敏度、高分辨率、高速度和大视野优势。
06、治疗和预后
目前对NEBC尚无标准的治疗方案,其治疗方法与其他类型乳腺癌相似。手术是NEBC的一线治疗方法,手术位置和临床分期决定了手术方式的选择。对于复发风险高、有肿瘤转移或局部浸润性病变的患者,建议采用新辅助/辅助化疗。NEBC的预后与肿瘤亚型有关,luminal A型生存率最高,实体型或具有黏液分化的NEBC预后较好,而低分化NEBC/小细胞癌预后较差。大细胞癌及类癌与小细胞癌行为相似,总体生存期较短,预后较差,而高分化NEBC及具有神经内分泌分化特征的NEBC较低分化/小细胞癌总体生存期较高、预后较好。
参考文献:
1.武亚琴,张超杰.乳腺神经内分泌癌的研究进展.大连医科大学学报,2020,42(2):252-257.
2.毛勤香,廖昕,徐维敏,等.乳腺神经内分泌癌的临床、影像学表现及病理分析[J].临床放射学杂志, 2017,36(2):199-203.
3.Lavigne M,Menet E,Tille JC,etal.Comprehensive clinical and molecularanalyses of neuroendocrine carcinomas of the breast [J].Mod Pathol,2018,31(1):68-82.
4.Lingappa HA,INdushekar V,Chamarthy NP,etal.Primary neuroendocrine carcinoma of male breast:a cytologically diagnosed rare entity[J].J Cytol,2014,31(2):105-107.
http://5.Li YQ,Du F,Zhu WJ,etal.Neuroendocrine carcinoma of the breast: a review of 126 cases in China[J].Chin J Cancer,2017,36(1):45.
6.Mohanty SK, Kim SA, Delair Df,etal.Comparison of metastatic neuroendocrine neoplasms to the breast and primary invasive mammary carcinomas with neuroendorine differentiation[J].Mod Pahthol, 2016,29(8):788-798.
7.黄丹凤,唐丽娜,沈友洪等.乳腺神经内分泌癌的超声表现与鉴别诊断.福建医药杂志,2019,41(1):69-71.
8.田静,郭虹,冉启胜等.乳腺神经内分泌癌的MRI表现.中国医学影像学杂志,2023,31(2):135-138.
9.林禹,高华萍,石洪成.18F-FDG与68Ga-DOTATATE全身PET/CT显像在神经内分泌肿瘤中的价值[J].中华核医学与分子影像杂志,2023,43(11):644-648. 10.曹登敏,林美福,李君霞等.神经内分泌肿瘤38例18F-FDG PET/CT的诊断分析.福建医药杂志,2022,44(2):56-58.
